
このレントゲンで肺炎かなと思ったけど、どうやって診断したらいいかわからなかった。

肺炎の治療でどの抗菌薬を使ったらいいのか、違いが具体的に知りたい
こういった疑問に答えます。
肺炎を診るにあたって必要な知識を今回はまとめました。
医師、看護師から薬剤師、PT/OT/STまで、どの職種にも見てもらえるように作っています。
他の記事にわたっているのをまとめたダイジェスト版です。
内容はおもにこれら。
- 肺炎を診断する方法
- 症状
- 身体所見
- 検査
- 入院か外来か
- 抗菌薬の種類
- 治療をいつまで行うか
- 看護計画
これを見れば、肺炎の診断、治療、看護などもひととおり理解できるようになります
呼吸器歴10年の筆者が解説します!
- 肺炎の診断【結論:明確な診断基準はありません】
- 症状はどんなものがあるか
- 身体所見はものがあるか
- 検査所見:血液検査、レントゲン、CT
- 入院か外来か
- 肺炎の治療原則【結論:できるだけ原因菌をみつける】
- どの菌が悪さをしているか:原因菌の推定
- 原因菌が分かった場合
- 原因菌が分からない場合
- 治療効果の判定:治療期間
- 看護計画:観察項目(OP)、ケア項目(CP)、教育項目(EP)
- まとめ
執筆者:ひつじ
- 2009年 研修医
- 2011年 呼吸器内科。急性期病院を何か所か回る。
- 2017年 呼吸器内科専門医
肺炎の診断【結論:明確な診断基準はありません】
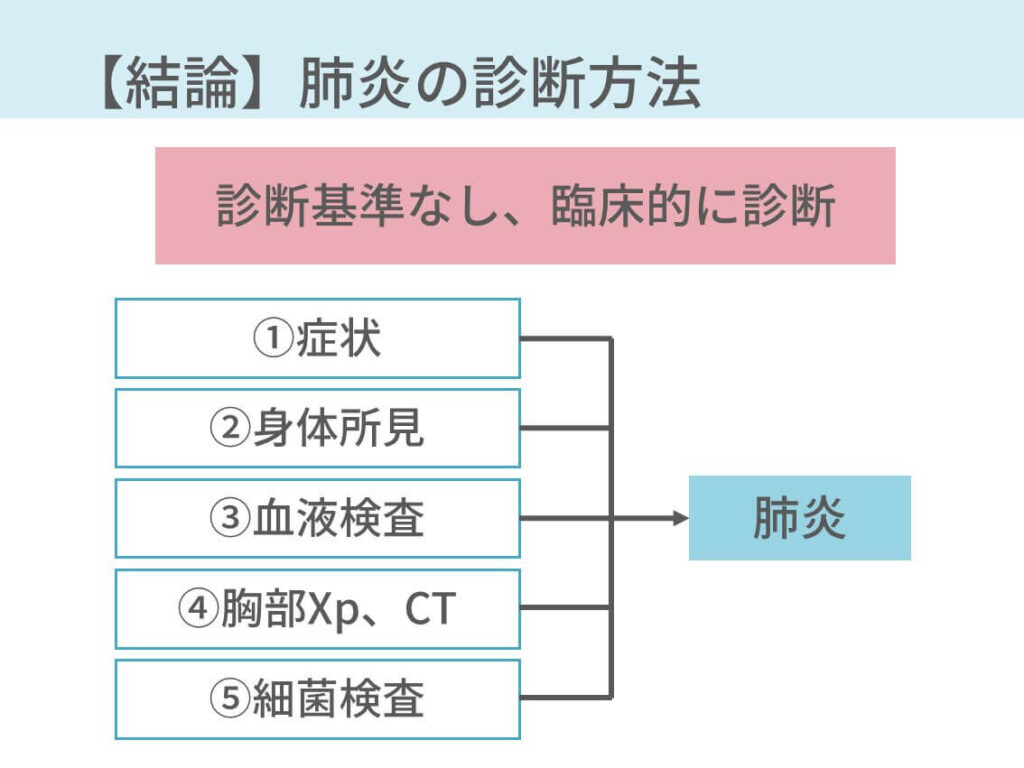
肺炎を診断するのに、明確な診断基準はありません。
症状や所見や検査結果などから総合的に判断します。
シンプルに示すと、こんな感じです。
- 症状:発熱、咳嗽、喀痰など
- 所見:発熱、呼吸回数↑、ラ音
- 検査結果:血液検査でWBC↑、CRP↑、胸部レントゲンやCTで浸潤影
- 喀痰:グラム染色
肺炎に明確な診断基準はない。症状や所見や検査結果などから総合的に判断。
症状はどんなものがあるか

症状とかを詳しく教えてほしい。
以下のものが代表的な症状です。
- 発熱
- 咳嗽
- 喀痰
後述しますが、定型肺炎は喀痰が多い湿性咳嗽で、非定型肺炎では喀痰が少ない乾性咳嗽という特徴があります。
身体所見はものがあるか
以下のものが特徴的です。
- バイタルサイン:発熱、呼吸回数↑、SpO2↓
- 聴診:水泡音(Coarse Crackles)
水泡音は[水泡音と捻髪音の原因疾患は?どんな音?【呼吸音は4種類で十分】]で解説していますので、ぜひ参考にしてみだください。
検査所見:血液検査、レントゲン、CT
こちらが主なものです。
- 血液検査:WBC↑、CRP↑
- 胸部レントゲンや胸部CT:浸潤影
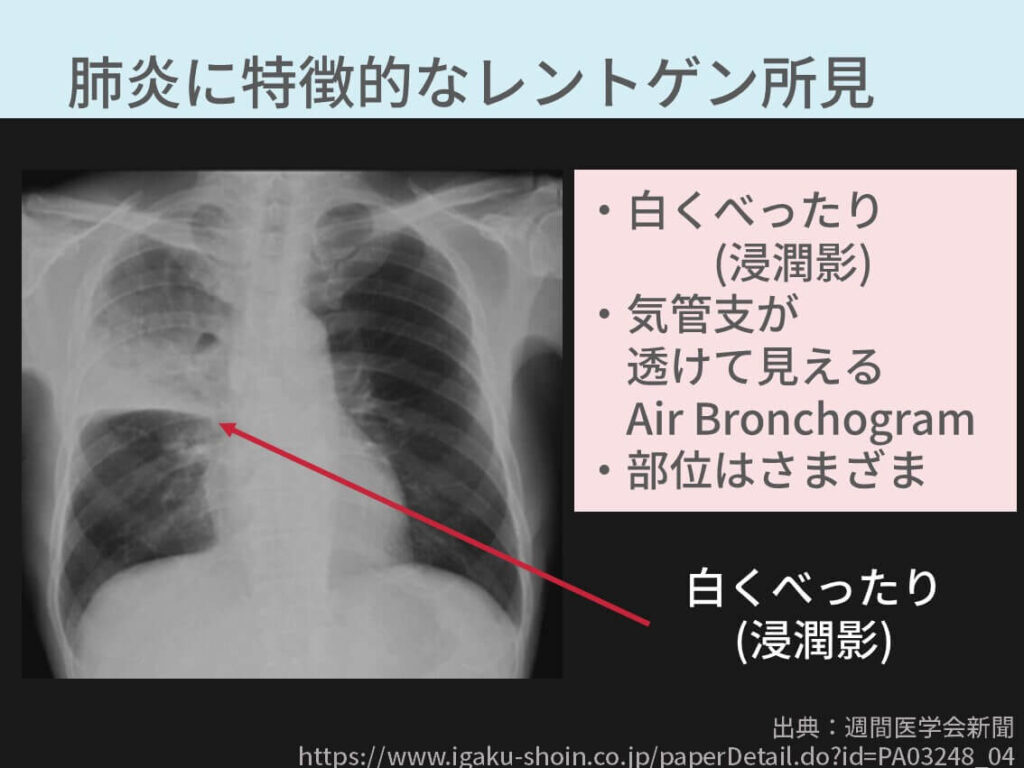
胸部レントゲン
主な所見はこれらです。
- 白くべったり(浸潤影)
- 影の形や部位は、その肺炎次第で変わってくる
- Air Bronchogram(気管が透けて見える)
実際の画像がこちらです。
レントゲンは[胸部レントゲンの異常所見まとめ【保存版】※重要な疾患7つを解説]でも解説しています。ぜひ参考にしてみてください。
入院か外来か

肺炎と診断はできたけど、どんな患者さんを入院させた方がいいか。
一言でいえば、「重症なら入院で、軽症なら外来」です。
では、どうやって重症かどうか判断するのでしょう。
日本で最も有名なものがA-DROPです。
| A | Age 年齢 | 男性70歳以上 女性75歳以上 |
| D | Dehydration 脱水 | BUN≧21mg/dL 脱水 |
| R | Respiration 呼吸 | SpO2 ≦ 90% PaO2 ≦ 60Torr |
| O | Orientation 意識 | 意識障害 |
| P | Pressure 血圧 | 血圧 ≦ 90mmHg |
当てはまる項目数に応じてこのように判断します。
- 軽症:0項目 → 外来
- 中等症:1、2項目 → 外来または入院
- 重症:3項目 → 入院
- 超重症:4、5項目 → ICU考慮
1つの目安にしてみて下さい。
肺炎の治療原則【結論:できるだけ原因菌をみつける】


さっそく治療を始めたいけど大事な点は?
大事なのは「できるだけ原因菌を見つける」ということです。
原因菌が分かれば、それに対して効果的な抗生剤を選ぶことができ、治療もうまくいきます。
原因菌を見つける方法は、肺炎の場合、まずは喀痰を集めることです。つばではない、喀痰を取るのが大事。
痰が取れない場合、尿中抗原を併用することもあります。
検査に値する痰かどう判断する?:Miller&Jones分類、Geckler分類
Miller&Jones分類
痰を肉眼で見た時の基準です。
| M1 | 唾液、完全な粘性痰 |
| M2 | 粘性痰の中に膿性痰が少量 |
| P1 | 膿性痰で膿性部分が1/3以下 |
| P2 | 膿性痰で膿性部分が1/3~2/3 |
| P3 | 膿性痰で膿性部分が2/3以上 |
肉眼的に良質な痰で、P1以上は欲しいところです。
実際の痰の見た目がこちらです。

Geckler分類
痰を肉眼で見た時の基準です。
| 上皮細胞 (1視野あたりの細胞数) | 好中球 (1視野あたりの細胞数) | |
| 1 | >25 | <10 |
| 2 | >25 | 10~25 |
| 3 | >25 | >25 |
| 4 | 10~25 | >25 |
| 5 | <10 | >25 |
| 6 | <25 | <25 |
実際の顕微鏡での見た目がこちらです。

痰が取れないときに工夫する方法
痰がなかなか取れない時は以下の方法で工夫します。
- 背中のタッピング
- 3%高張食塩水によるネブライザーを吸入(10%食塩水1ml + 生理食塩水2ml)
尿中抗原
痰の採取が難しい時などは尿中抗原を併用してもよいでしょう。
レジオネラと肺炎球菌の尿中抗原が測れます。キットになっていて、15分くらいで診断できます。
特異度がほぼ100%なので、陽性となったらその菌と考えてよいでしょう。
どの菌が悪さをしているか:原因菌の推定
肺炎に多い原因菌は?
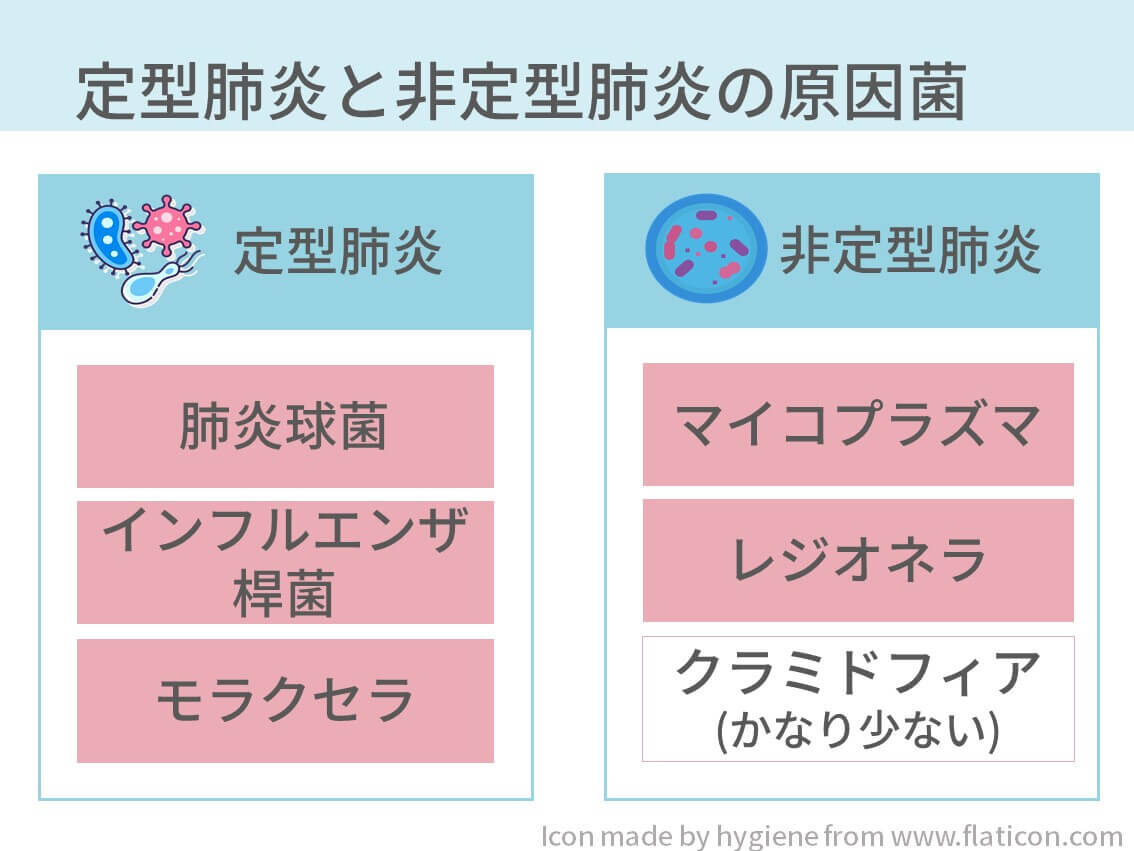
市中肺炎で多い菌が以下の通りです。
- 定型肺炎
- 肺炎球菌
- インフルエンザ桿菌
- モラクセラ
- 非定型肺炎
- マイコプラズマ
- レジオネラ
一方、院内肺炎での特徴は、薬剤耐性菌が増えるということ。具体的には以下の通りです。
- 緑膿菌(Pseudomonas aeruginosa)
- MRSA(メチシリン耐性黄色ブドウ球菌(S. aureus)
- グラム陰性腸内細菌(Enterobacter属、大腸菌(Escherichia coli)、Serratia marcescens、Proteus属、Acinetobacter属)など
細菌検査ではどう見える?:グラム染色
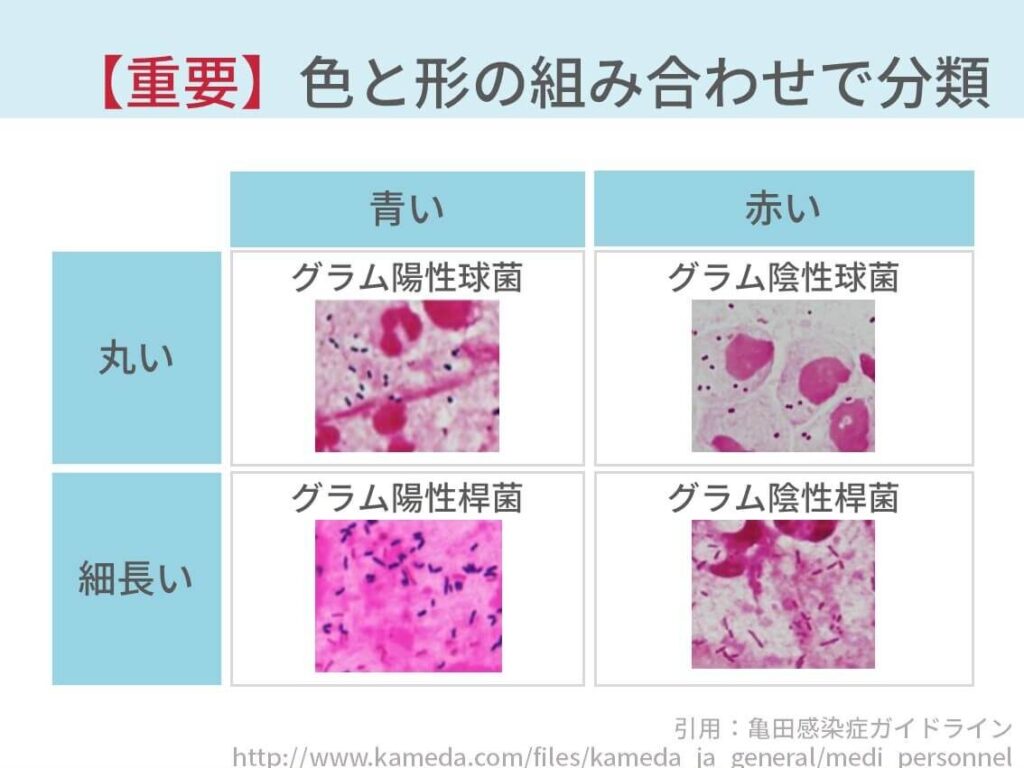
簡単に言うと、赤く見えるか青く見えるか、もしくは丸くみえるか細長く見えるかでこう分かれます。
- 赤く見える:グラム陰性菌
- 青く見える:グラム陽性菌
- 細長く見える:桿菌
- 丸く見える:球菌
そして、代表的な菌はこうなります。
| 青い | 赤い | |
| 丸い | グラム陽性球菌 →肺炎球菌 | グラム陰性球菌 →モラクセラ |
| 細長い | グラム陰性球菌 | グラム陰性桿菌 →インフルエンザ桿菌 |
原則は菌の種類を同定する努力をすること。肺炎の場合、まずは喀痰。つばではない、喀痰を取るのが大事。
原因菌が分かった場合

具体的にどの抗菌薬をつかったらいい?
原因菌が判明した場合、それに対する抗生剤をします。これを限定治療(Defenitive Therapy)といいます。
どの抗菌薬を選ぶか
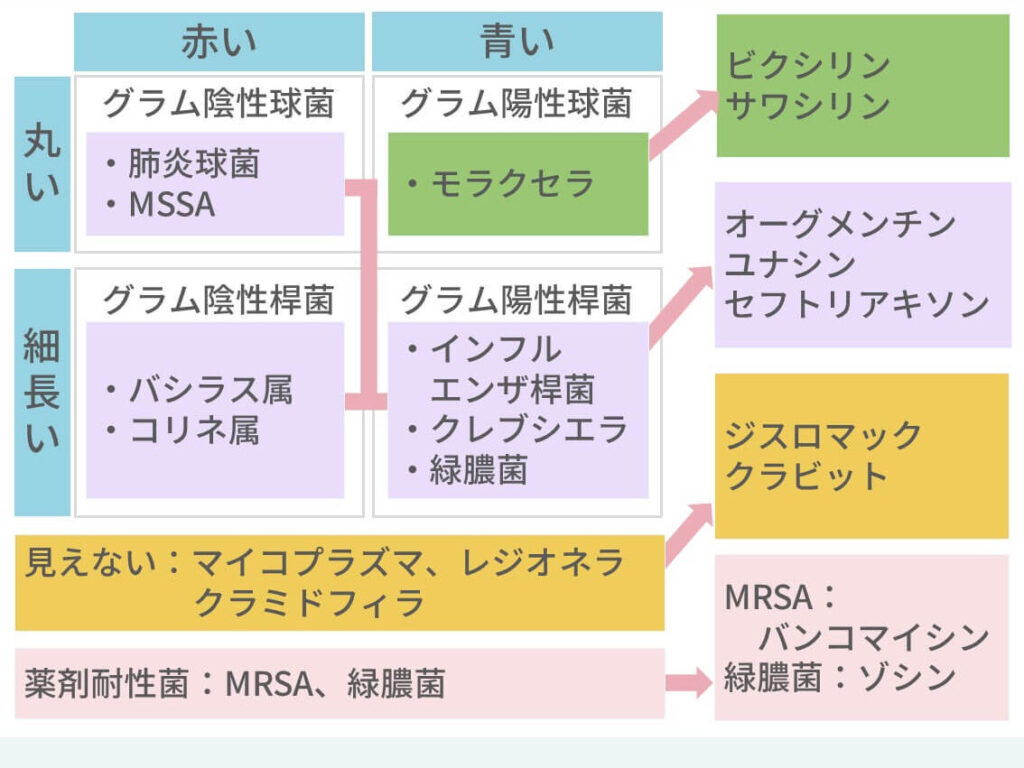
で、具体的な選択肢はこれらです。
肺炎球菌
- 外来 アモキシシリン(サワシリン™)
- 入院 アンピシリン(ビクシリン™)
クレブシエラ
- 外来 アモキシシリン/クラブラン酸(オーグメンチン™)
- 入院 スルバクタム/アンピシリン(ユナシン™)、セフトリアキソン
インフルエンザ桿菌
- 外来 アモキシシリン/クラブラン酸(オーグメンチン™)
- 入院 スルバクタム/アンピシリン(ユナシン™)、セフトリアキソン
モラクセラ
- 外来 アモキシシリン/クラブラン酸(オーグメンチン™)
- 入院 スルバクタム/アンピシリン(ユナシン™)、セフトリアキソン
MSSA
- 外来 アモキシシリン(サワシリン™)
- 入院 アンピシリン(ビクシリン™)
MRSA(メチシリン耐性黄色ブドウ球菌)
- 入院 バンコマイシン
緑膿菌
- 外来 レボフロキサシン(クラビット™)
- 入院 タゾバクタム/ピペラシリン(ゾシン™)
マイコプラズマ
- 外来 アジスロマイシン(ジスロマック™)、クラリスロマイシン(クラリス™)
- 入院 アジスロマイシン(ジスロマック™)、ミノマイシン
レジオネラ
- 外来 なるべく入院で
- 入院 レボフロキサシン(クラビット™)、アジスロマイシン(ジスロマック™)
あと、必ずしも原因菌が1つとは限らないので、怪しい時は複数の菌をカバーできるようにしてください。
原因菌が判明した場合、それに対する抗生剤をする。これを限定治療(Defenitive Therapy)という。
原因菌が分からない場合

原因菌が分からなかった場合は?
原因菌が判明しなかった場合は、状況から病原菌を予測して抗生剤を投与します。これを経験的治療(Empiric Therapy)といいます。
具体的にはこうなります。
- 定型肺炎:肺炎球菌、インフルエンザ桿菌、モラクセラ
- 非定型肺炎:マイコプラズマ、レジオネラ
- 院内肺炎/医療介護関連肺炎:緑膿菌、MRSA、グラム陰性腸内細菌(Enterobacter属、大腸菌、Serratia、Proteus属、Acinetobacter属)
- 誤嚥性肺炎:嫌気性菌をはじめとした様々な菌
- 人工呼吸器関連肺炎:嫌気性菌をはじめとした様々な菌
図にまとめるとこうです。
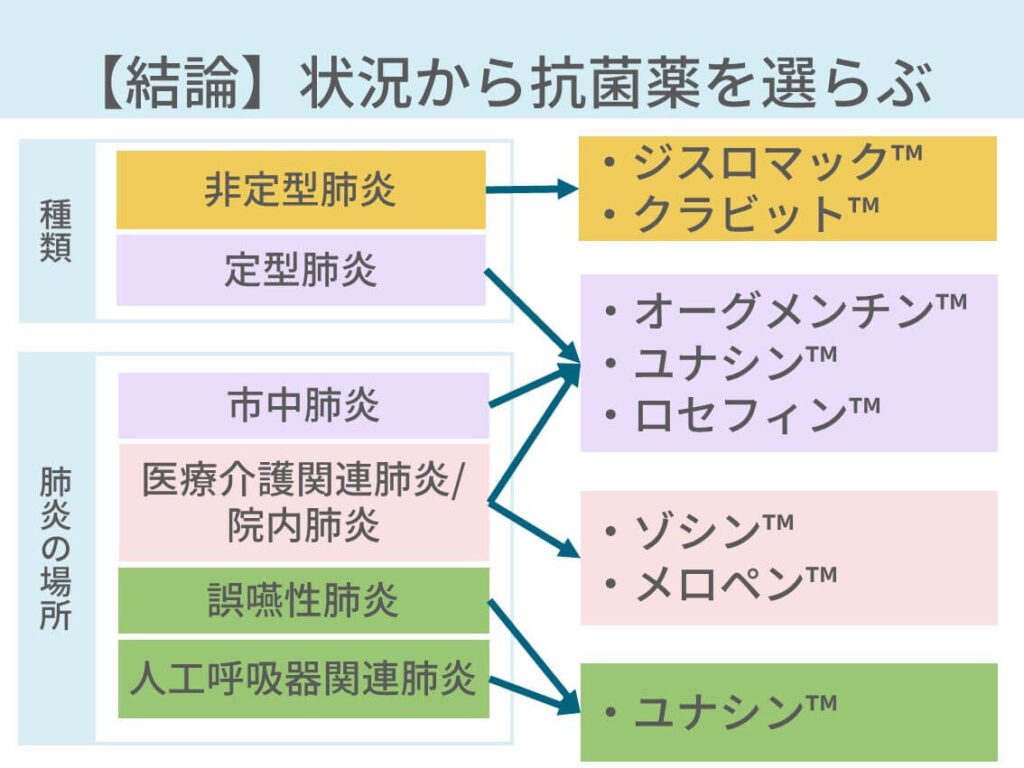
少しポイントを補足すると、
- 院内肺炎では薬剤耐性菌が増える
- 誤嚥性肺炎では口腔内の菌が増える
では、それぞれを詳しくみていきます。
市中肺炎
病院の外でかかった肺炎で、肺炎球菌、インフルエンザ桿菌、モラクセラが多いです。
で、これらをカバーできるように抗生剤を選べばいいわけです。
具体的にはこうなります。
- 外来 アモキシシリン/クラブラン酸(オーグメンチン™)
- 入院 スルバクタム/アンピシリン(ユナシン™)、セフトリアキソン
非定型肺炎
市中肺炎は、定型肺炎と非定型肺炎に分かれます。非定型肺炎は痰が出にくかったり若い人に多かったりという特徴があります。
原因菌も違います。
- 定型肺炎:肺炎球菌、インフルエンザ桿菌、モラクセラ
- 非定型肺炎:マイコプラズマ、レジオネラ
定型肺炎と非定型肺炎を見分け方には、次のような基準があります。
- 年齢60歳未満
- 基礎疾患なし/軽微
- 頑固な咳
- 聴診で所見が乏しい
- 痰がない/グラム染色で原因菌が見つからない
- 白血球数<10,000/μL
4項目以上:非定型肺炎疑い
3項目以下:細菌性肺炎疑い
自信のない時や重症な時は、両方カバーするように抗菌薬を選んでいいです。
非定型肺炎で選ぶ抗生剤はこれら。
- 外来 アジスロマイシン(ジスロマック™)、クラリスロマイシン(クラリス™)
- 入院 アジスロマイシン(ジスロマック™)、ミノマイシン
院内肺炎/医療介護関連肺炎
院内肺炎とは、入院して48時間してかかった肺炎です。
医療介護関連肺炎は、入院はしていないけど普段から病院に密にかかっている人の肺炎です。
原因菌は緑膿菌、MRSA、グラム陰性腸内細菌(Enterobacter属、大腸菌、Serratia、Proteus属、Acinetobacter属)が多いです。
抗菌薬は薬剤耐性菌をカバーできるものを考えます。ただ、さらなる薬剤耐性菌を作る可能性を考えて、軽症なら市中肺炎と同じ対応、中等症から重症なら耐性菌をカバーする抗菌薬というように使い分けるのもいいです。
- 軽症 スルバクタム/アンピシリン(ユナシン™)、セフトリアキソン
- 中等症から重症 タゾバクタム/ピペラシリン(ゾシン™)、セフェピム(マキシピーム™)
誤嚥性肺炎
原因菌の特徴は、口腔内の菌が多く含まれること。
- 原因菌:嫌気性菌をはじめとした様々な菌
- 抗生剤:スルバクタム/アンピシリン(ユナシン™)
人工呼吸器関連肺炎
挿管されてから48時間以上たってから起こる肺炎です。唾液の誤嚥や、吸入などで起こります。
特徴は、誤嚥性肺炎と同様に、口腔内の菌が多く含まれること。
- 原因菌:嫌気性菌をはじめとした様々な菌
- 抗生剤:スルバクタム/アンピシリン(ユナシン™)
治療効果の判定:治療期間

治療はいつまですればいい?
治療期間は5日~7日がキホンです。
しかし、ある程度幅があり、以下のように使い分けます。
- 軽症で改善ば良好な場合は最短で5日間。
- ケースバイケースで、7日など行ってもよい。
- レジオネラや重症肺炎は2週間
治療期間は5日~7日がキホンだがある程度幅があり、例えばレジオネラや重症なら2週間程度の投与もある。
看護計画:観察項目(OP)、ケア項目(CP)、教育項目(EP)
特に大事なこと

どの処置にも共通することですけど、特に大事なのは重症化のサインを早く発見することです。
肺炎では、呼吸状態、Vital Signsとなってきます。
呼吸回数はルーチンで測定していいでしょう。
観察項目(OP)
項目を列挙します。
- 呼吸状態(呼吸音、喘鳴、努力呼吸の有無、胸郭、呼吸筋)
- Vital Signsの変化(呼吸回数)、意識状態、顔色、チアノーゼ
- 症状:呼吸困難(持続時間、頻度、程度)、咳嗽、喀痰(色、粘度)
- 検査データ(血液検査、胸部レントゲン、CT)
- 治療内容、治療の効果と副作用
- 精神的誘因(興奮、ストレス)
- 繰り返しますが、特に呼吸状態、Vital Signs(呼吸回数)は重症になる前触れとして大事です。
ケア項目(CP)
ケア項目で必要なのはこれらです。
- 酸素吸入(必要性や注意事項の説明、マスクの圧迫感などの傾聴)
- 喀痰:排出(体位ドレナージ、スクイージング)、喀痰吸引、加湿
- 薬物療法の確実な実施(内服、薬液吸入、ネブライザー)
- 食事の栄養補給、水分の補給、睡眠確保、身体の清潔、体位の工夫
- 呼吸困難に伴う不安や恐怖心の軽減(傾聴、環境整備など)
- 感染予防(特に薬剤耐性菌が検出されている場合)
- 特に大事なのは、肺炎では酸素や喀痰。酸素療法ではナルコーシスを予防できたり、排痰では早期治癒につながったり、直接的に患者さんの経過に影響する部分です。
教育項目(EP)
- 咳嗽、喀痰方法
- 上気道感染予防
- 栄養指導
- 必要な活動の制限:仕事量、運動、趣味、性生活など
まとめ
いかがでしたでしょうか?
それぞれの記事で、さらに詳しく書いています。興味があれば参考にしてみてください。
それぞれの記事で、肺炎の患者さんの対応で必要な記事は網羅できています。ここでサクっとポイントを押さえておきましょう。
最後に、記事をまとめておきます。

何となく分かった気もするけど、覚えられない。多分明日には忘れてる。
コキュトレではクイズも用意しています。
- 【医療者向け】肺炎の症状、身体所見、検査【クイズで学ぶ】
- 【医療者向け】肺炎の原因菌/入院基準は?【クイズで学ぶ】
- 【医療者向け】肺炎の抗生剤の選び方【クイズで学ぶ】
- 【経験的治療】肺炎の抗生剤の選び方【クイズで学ぶ】

もっと気軽に見たい!
気軽に見たい人に向けて、Instagramでも同じ内容を発信しています。
- Instagramでの投稿はこちらから。

もっと得意になりたい!
もっと得意になりたい人は、書籍がオススメです。また、それにぴったりの職場で働くのももっと大事です。
- オススメの書籍は胸部レントゲンを学ぶのにオススメの本、6選【2021年版】にまとめています。
- より呼吸器が学べる職場を見つけたい人は、【保存版】医師転職・完全ガイド【転職したことない人向け】にまとめてみたので、ぜひ参考にしてみてください。