
いびきが強いけど、睡眠時無呼吸症候群の症状は他にどんなものがある?

原因はどんなものがある?

他の合併症はある?生命予後にも影響が出るの?
こういった疑問を解決します
当記事の内容
- 睡眠時無呼吸症候群の症状
- 睡眠時無呼吸症候群の原因
- 睡眠時無呼吸症候群の分類
- 睡眠時無呼吸症候群の合併症、生命予後
執筆者:ひつじ
- 2009年 研修医
- 2011年 呼吸器内科。急性期病院を何か所か回る。
- 2017年 呼吸器内科専門医
睡眠時無呼吸症候群は、寝ている間に何度も息がとまったり浅くなって低酸素になる病気です。
症状は、いびきが出て昼に眠くなるだけって思っていませんか?
自分も学生の時はそう思っていました。でも実はそれだけじゃなくて、重大な合併症のリスクがあがる病気なんです。生命予後にも影響してきます。
だからしっかり治療が必要なんですね。
この記事では、睡眠時無呼吸症候群の症状を中心に、原因から生命予後まで網羅的に解説します。
普段かかわるって方は、ぜひ参考にしてみてください。
Youtubeでさらに詳しく解説しています。動画の方がいい方はこちらもご覧ください!
睡眠時無呼吸症候群の症状【結論:いびき、眠気など】
睡眠時無呼吸症候群の症状には以下のものがあります。
- いびき
- 日中の眠気、倦怠感、疲労感など
- 集中力の低下、イライラ
- 不眠(途中で目が覚める、熟睡感がない)
- 睡眠中に息が止まる
- 睡眠中の窒息感、あえぎ呼吸
有名なのは「いびき」「日中の眠気」です。
でも実は、最も信頼できるのは「睡眠中の窒息感」「あえぎ呼吸」です。
これは、特異度が84%、つまりこれらの症状があれば84%の確率で睡眠時無呼吸症候群と言えるということなんです。
他の症状は、あったとしても睡眠時無呼吸症候群ではないってケースも多々あります。
エプワース眠気尺度で眠気を評価
眠気を客観的に評価する方法として、エプワース眠気尺度があります。
これは、下の質問用紙に答えてもらいます。
エプワース眠気尺度
以下の状況で眠気があるかを0点~3点で答える。
0点→眠ってしまうことはない
1点→時に眠ってしまう
2点→しばしば眠ってしまう
3点→ほとんど眠ってしまう
・座って何かを読んでいるとき(新聞、雑誌、本、書類)
・座ってテレビを見ているとき
・会議、映画館、劇場などで静かに座っているとき
・他の人の運転する車に1時間以上続けて乗っているとき
・午後に横になって、休憩をとっているとき
・座って人と話をしているとき
・昼食後(飲酒なし)、静かに座っているとき
・座って手紙や書類を書いているとき
合計11点以上で眠気があると判断します。
ただ、あまり精度は高くないし、これで11点以上だから睡眠時無呼吸症候群とも言えません。
ただ、治療を始めた後に、眠気が改善しているかの指標にするのはいいでしょう。
他にはベルリン質問紙などがあります。
診断方法については[ 睡眠時無呼吸症候群での検査結果の見方を解説【ポリソムノグラフィ】 ]で解説しています。
・症状にはいびき、日中の眠気、不眠、他者から睡眠中の呼吸困難を報告される、睡眠中の窒息感、あえぎ呼吸といったものがある。
・眠気の評価の方法はエプワース眠気尺度が有名。

症状は分かった。原因にはどんなものがあるの?
睡眠時無呼吸症候群の原因
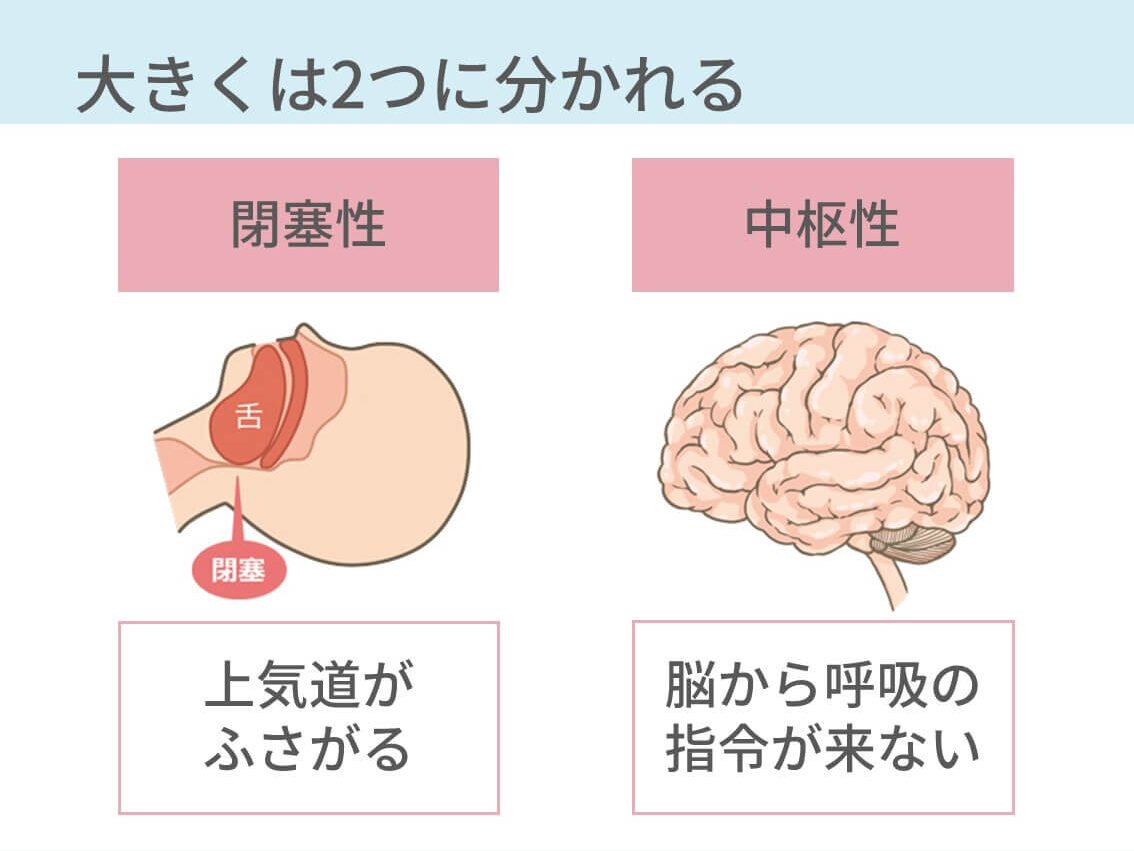
まれなものもあるけれど、睡眠時無呼吸症候群は閉塞性と中枢性がほとんどです。大まかに言えばそれぞれこんな感じ。
- 閉塞性:寝てるときに喉が物理的に閉じてしまう。ほとんどこっち。
- 中枢性:脳の呼吸中枢が呼吸をするようにって指令をうまく出せない。かなり少数派。
それぞれ解説します。
閉塞性がほとんど
さっき説明したみたいに、寝ているときに喉が物理的に閉じてしまいうのが原因です。
起きている間は、オトガイ舌筋のように気道を空けるような筋肉が働いています。でも、寝ている間には筋肉が緩んでしまい、喉が閉まるわけです。
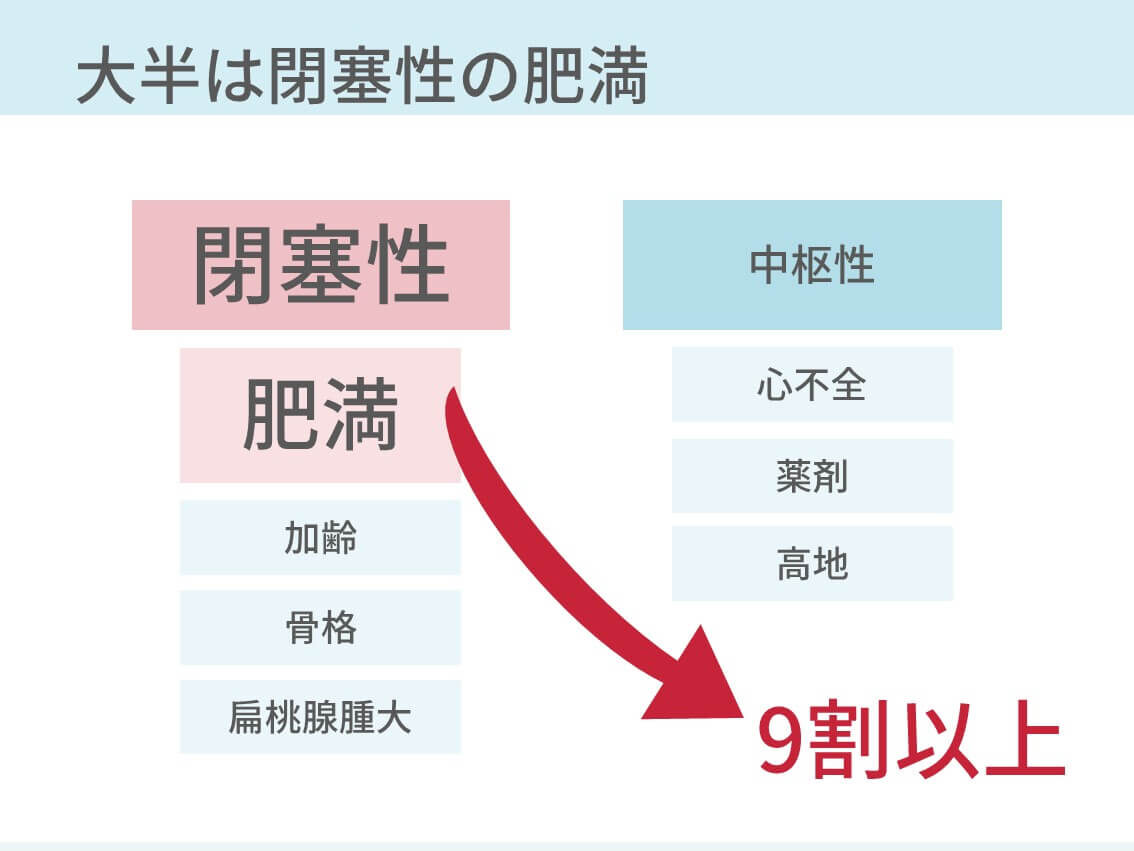
睡眠時無呼吸症候群を起こしやすくする要因は、喉が狭くなるようなもの。最も重要なものは肥満です。そのほかにも以下のものがあります。
- 肥満
- 加齢(筋肉が緩む)
- 顔面や上気道の骨格(下顎骨が小さい、扁桃腺腫大、アデノイド)
中枢性も時々見られる
睡眠時無呼吸症候群は、さっきの閉塞性がほとんどです。でも、時々中枢性のものが見られます。
- 薬物
- 高地
- 心不全
チェーンストークス呼吸の原因が心不全だったってことは、覚えていますでしょうか。
あれと似ているのですが、心不全では、肺うっ血、呼吸の応答する機能が変化するなど、いろんな機序で呼吸の調節が不安定になります。
そのため、心不全は睡眠時無呼吸症候群の要因になります。
チェーンストークス呼吸は[チェーンストークス呼吸を動画つきで解説【クスマウル呼吸、ビオー呼吸、下顎呼吸も】]もご覧になってください。
混合性も考慮
閉塞性がほとんどですが、当然、中枢性と閉塞性の両方がみられるようなケースもあります。
痩せ型の人でもなる?
睡眠時無呼吸症候群は、閉塞性で太った人ってイメージが強いです。でも、今までのを見てもらえると、肥満以外の要因がたくさんありましたよね。
例えば、加齢、骨格、薬剤、心不全などで発症する人もいます。なので、痩せ型の人でも睡眠時無呼吸症候群になることはあります。
ちなみに、自分もBMI18以下の痩せ型だけど、睡眠時無呼吸症候群です(笑)
・睡眠時無呼吸症候群は大きく分けると閉塞性、中枢性。
・閉塞性は寝てるときに喉が物理的に閉じてしまうもので、ちなみに大多数はこっち。
・中枢性は、脳の呼吸中枢が呼吸をするようにって指令をうまく出せない状態で、こちらは少数派。

他の病気を併発するのことはある?
そこが、睡眠時無呼吸症候群は大事だったりします。次から解説していきますね。
睡眠時無呼吸症候群の合併症

主なものにこれらがあります。
- 高血圧
- 脳卒中
- 心筋梗塞
- 糖尿病
- 脂質異常症
高血圧
睡眠時無呼吸症候群は、高血圧の直接的な原因の1つです。
睡眠時無呼吸症候群の患者さんの50%に高血圧がみられます。逆に、高血圧の患者さんの30%に睡眠時無呼吸症候群が見られます。
睡眠時無呼吸症候群の治療で、血圧の改善も期待できます。
睡眠時無呼吸症候群が、なぜ高血圧を引き起こすのでしょう。
これはいろんなことが言われています。交感神経の活性化、血管内皮障害などから、動脈硬化が進行したり、レニンーアンジオテンシン系が亢進するなど。
糖尿病、脂質異常症
睡眠時無呼吸症候群の患者さんは、糖尿病、脂質異常症になりやすいことが分かっています。
ただ、睡眠時無呼吸症候群の患者さんは肥満など他の原因もあります。なので、無呼吸が純粋に糖尿病などの原因になるかまでは、分かっていません。
睡眠時無呼吸症候群を治療すると、糖尿病や脂質異常症まで良くなるかも、はっきりとはわかっていません。
脳卒中、心筋梗塞
睡眠時無呼吸症候群の患者さんは、普通の人に比べて虚血性心疾患が2~3倍、脳卒中が3~5倍なりやすいことが分かっています。
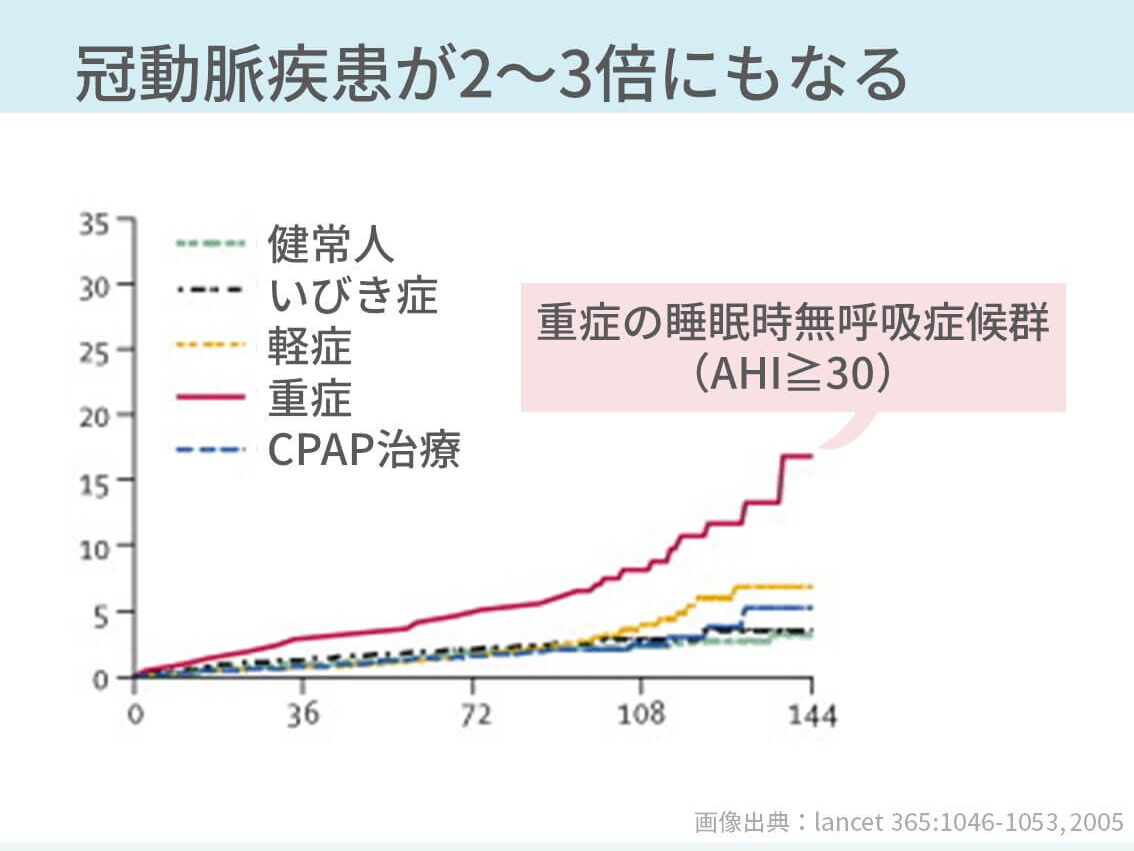
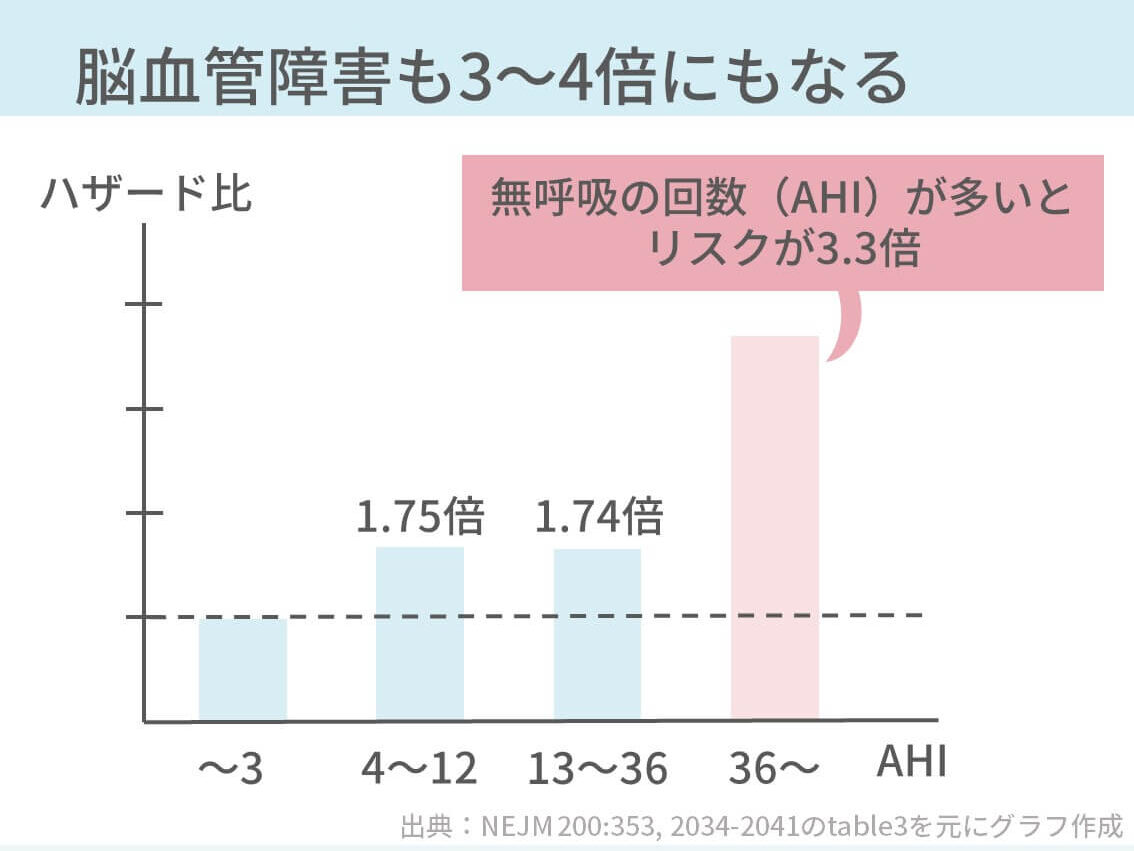
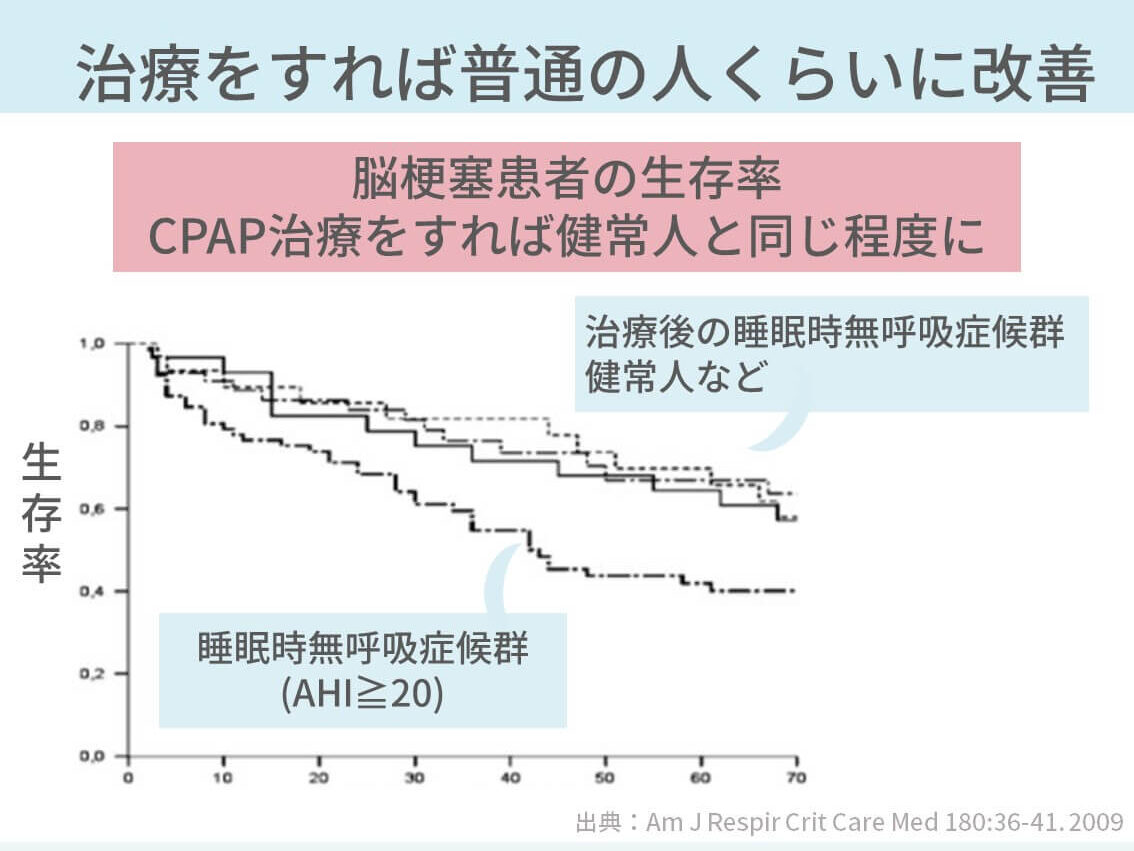
ここはめちゃくちゃ大事です。昼間に眠気のない患者さんは、正直言って困ることはないんです。でも、心筋梗塞や脳梗塞になると、ほんとに致死的になったり、麻痺がのこったりします。
きちんと治療をすると、普通の人と同じくらいのリスクになります。なので、症状がなくても治療は大事と患者さんに伝えています。
・合併症には高血圧、脳卒中、心筋梗塞、糖尿病、脂質異常症がある。
・因果関係がはっきりしているのは高血圧。
・脳卒中や心筋梗塞は生命予後にも直接影響する。

じゃぁ、生命予後には実際どれくらい影響があるの?
睡眠時無呼吸症候群の生命予後

生命予後はこれくらい影響があります。
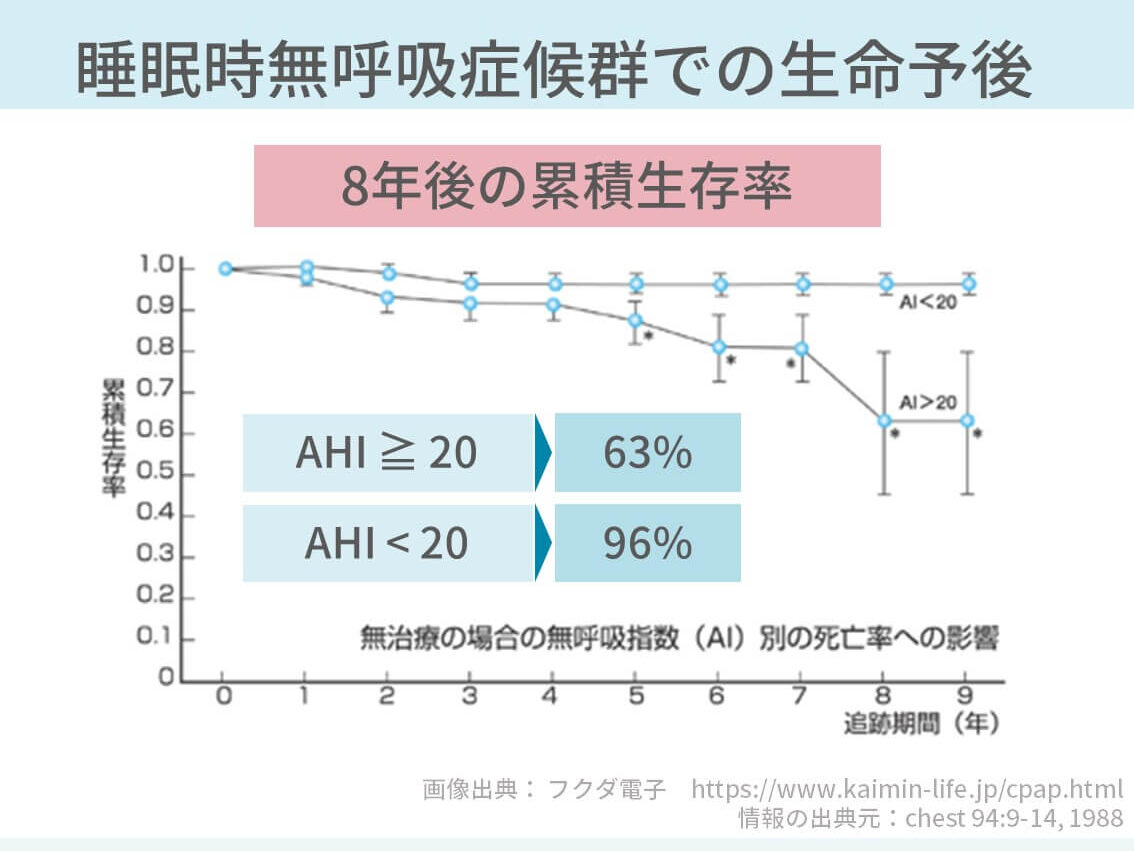
無治療の閉塞性睡眠時無呼吸症候群の患者さんの生命予後に関する研究です。AHI ≧ 20の患者さんは8年後の累積生存率は63%でした。ちなみに20未満だと96%でした。
これが、しっかり治療をすると生命予後も普通の人と同じくらいになります。
また、心筋梗塞の発生率も、重症の睡眠時無呼吸症候群の患者さんでは3倍にもなっています。
詳しい治療内容は[ 睡眠時無呼吸症候群での検査結果の見方を解説【ポリソムノグラフィ】 ]を参考にしてみてください。
合わせて読みたい
まとめ
では、今回の内容をまとめておきます。
症状には以下のものがありました。
- いびき
- 日中の眠気
- 不眠
- 他者から睡眠中の呼吸困難を報告される
- 睡眠中の窒息感
- あえぎ呼吸
眠気はエプワース眠気尺度などで評価します。
睡眠時無呼吸症候群は大きく分けると以下の2つに分かれます。
- 閉塞性:寝てるときに喉が物理的に閉じてしまうもの。大多数はこっち。
- 中枢性:脳の呼吸中枢が呼吸をするようにって指令をうまく出せない状態。こちらは少数派。
合併症は以下のものがあります。
- 高血圧
- 脳卒中
- 心筋梗塞
- 糖尿病
- 脂質異常症
因果関係がはっきりしているのは高血圧です。脳卒中や心筋梗塞は生命予後にも直接影響します。
以上、参考になれば幸いです。普段、睡眠時無呼吸症候群の患者さんと関わることがある方は、明日から参考にしてみてください!

何となく分かった気もするけど、覚えられない。多分明日には忘れてる。
というわけで、クイズを用意してみました。

もっと気軽に見たい
もっと気軽に見られるよう、Instagramでも投稿しています。
- Instagramでの投稿はこちらからご覧ください。

オススメの本はない?
- 睡眠時無呼吸症候群を書籍で学びたい人は[睡眠時無呼吸症候群を学ぶのにオススメの本4選【2021年版】]もご覧ください。
この記事は[睡眠時無呼吸症候群(SAS)の診療ガイドライン2020]を参考にして書きました。



