
COPDの急性増悪の治療法が知りたい

COPDの急性増悪でうまく対応できるようになりたい
こんな疑問に答えます。
この記事の内容
- COPDの急性増悪の治療
- COPDの急性増悪の定義、原因予防
執筆者:ひつじ
- 2009年 研修医
- 2011年 呼吸器内科。急性期病院を何か所か回る。
- 2017年 呼吸器内科専門医
COPDの急性増悪は救急外来でよく見ます。病棟でもよくあります。でも、実際は専門の先生がやっているのを見ているだけって人も多いのではないでしょうか。
実は、やることは決まっているので、対応自体に迷うことはそんなにないんです。
ここではCOPDの急性増悪の治療を解説します。
この記事を読めば、自分自身でもうまく対応できるようになります。
COPDの患者さんに関わることがある人は、ぜひ参考にしてみだください!
- COPDの急性増悪のときの治療は?【結論:気管支拡張薬、ステロイド、抗生剤】
- COPDの急性増悪ってどんな時?【普段よりしんどくなったら急性増悪です】
- COPDを簡単におさらい:定義・病態・症状・身体所見・検査・診断
Youtubeでさらに詳しく解説しています。動画の方がいい方はこちらもご覧ください!
COPDの急性増悪のときの治療は?【結論:気管支拡張薬、ステロイド、抗生剤】

COPDの急性増悪での治療は何をするの?
ABCアプローチというのが有名です。
ABCアプローチ
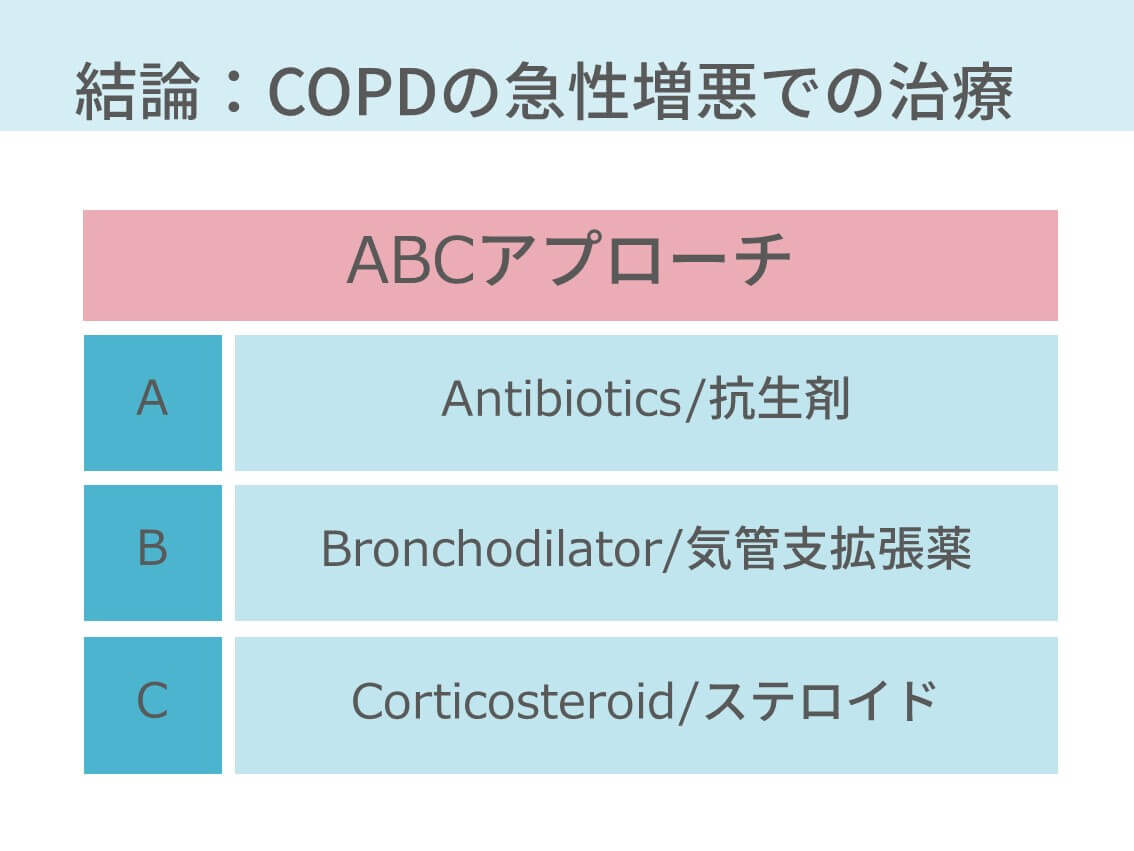
治療法の頭文字をとったものです。具体的にはこれら。
A:Antibiotics/抗菌薬
B:Bronchodilator/気管支拡張薬
C:Corticosteroid/ステロイド
抗菌薬
全例に投与するものではありません。感染が疑われる場合です。
では、感染が疑われる場面はどういう状況でしょうか?
ガイドラインには「膿性痰がある場合」と記載されています。
そのほかにも、これらの場面では抗菌薬を投与していいと考えます。
- 胸部レントゲンやCTで肺炎を疑う陰影がある
- WBCやCRPの急激な上昇がある
- 重症でこれ以上悪化すると致命的になる
気管支拡張薬
ABCの真ん中ですが、実はこの3つの中では一番大事です。他の2つは適応にならない人もいるけど、気管支拡張薬はほぼ全例です。
また、他の2つに比べて真っ先に投与すべき薬です。
具体的にはこれらの薬があります。
ネブライザーではこちら
| メプチン | 成人0.3~0.5mL/1回 小児0.1~0.3mL/1回 | 溶媒:生食2~5ml |
| ベネトリン | 0.2~0.4mL | 溶媒:生食2~5ml |
携帯型吸入器ではこちら
| メプチン | 1回2吸入 |
吸入薬は、携帯型のものやネブライザーがあります。急性増悪の時に自ら吸うのは難しいので、病院を救急受診された際はネブライザーの方がいいと考えます。
20分程度でも改善しなければ、3回くらいまでは繰り返してみましょう。
吸入治療は[ネブライザーの使い方【薬の種類や携帯用吸入器も解説】※看護師向け]でも詳しく解説しています。
ステロイド
特に入院が必要な重症な患者さんでは効果が得やすいとされています。
死亡リスクの改善は証明されていませんが、入院日数の短縮や呼吸機能の改善に効果があります。
投与量は、プレドニゾロン40mgを5日間というのが標準的です。
治療薬はA:Antibiotics/抗菌薬、B:Bronchodilator/気管支拡張薬、C:Corticosteroid/ステロイド。一番大事なのは気管支拡張薬。
酸素は何を使う?:挿管、NPPVをいつ開始するか
あと重要な、酸素療法について解説します。
SPO2は低めにする
これは非常に重要な点です。COPDの患者さんは普段からPaCO2が高いケースが多いです。そのため、高濃度の酸素吸入を行うとCO2ナルコーシスのリスクが高まります。
具体的には、SPO2 90%程度です。100%を目指すのは、かえって危険です。
CO2ナルコーシスについては[CO2ナルコーシスの治療【結論:予防が大事だけど起こればNPPV】]で詳しく解説しています。
NPPVをいつ開始するか?
通常の酸素療法でも改善が見られない場合、NPPVを考慮します。
NPPVとは、バンドで酸素マスクを頭に固定して空気を送り込む治療法です。
空気で圧をかけてくれるので、呼吸自体がしんどいという時に、呼吸を補助してくれます。酸素を吸うというよりも、二酸化炭素を吐き出すことに対して有効です。
では、NPPVをいつ始めるのでしょうか?
一言で言えば、「呼吸が苦しくてヤバそうな時」です。
といっても分かりにくいので、ガイドラインでは以下のように記載されています。
- 呼吸性アシドーシスを伴う高二酸化炭素血症(pH<7.35かつPaCO245)
- 呼吸補助筋の使用、腹部の奇異性動作、肋間筋の陥没などの呼吸筋疲労
- 酸素療法で改善しない持続性の低酸素血症
日本呼吸器学会編集 COPD(慢性閉塞性肺疾患)診断と治療のためのガイドライン第5版より引用
どれも通常の呼吸では持たない状況ですね。
NPPVについては[NPPVとは?適応疾患は?何ができる?【10年目の呼吸器内科医が解説】]で詳しく解説しています。
COPDではCO2ナルコーシスのリスクが高いので、SPO2 90%程度を目標にする。100%を目指すのは、かえって危険。 通常の酸素療法でも改善が見られない場合、NPPVを考慮する。
挿管はいつ開始するか?
NPPVでも持たない場合、もしくはNPPVを装着する前でかなり状態が悪ければ挿管を考慮します。
しかし、ここで大きな問題が1つ。
COPDの患者さんはもとから肺がかなり悪いため、挿管すると抜管できずに気管切開になる可能性がある。
ということです。元の生活にもどれない可能性を常に検討しなければなりません。
事前に本人と話しておけばベストです。そうでない場合も多いので、可能ならその場で本人や家族と相談します。
実際に救急での動き
では、救急でCOPDの急性増悪の患者さんを担当することなったとします。
具体的にはこう動いていきます。
必要なら酸素投与、NPPV、挿管の判断
↓
気管支拡張薬の吸入
↓
各種検査:動脈血ガス、血液検査、胸部レントゲン、喀痰、血液培養など
↓
適応ならステロイド投与
↓
適応なら抗菌薬

対応のしかたはわかったけど、そもそもどういうのがCOPDの急性増悪?
COPDの急性増悪ってどんな時?【普段よりしんどくなったら急性増悪です】
「COPDの急性増悪」の定義
ガイドラインには、以下のように記載してあります。
息切れの増加、咳や痰の増加、胸部不快感・違和感の出現あるいは増強などを認め、安定期の治療の変更が必要となる状態
日本呼吸器学会編集 COPD(慢性閉塞性肺疾患)診断と治療のためのガイドライン第5版
要は、しんどくなった時です。
もちろん、心不全、喘息などを除外します。
「COPDの急性増悪」の原因
一番多いのは、やはり感染症です。
それ以外にも、喫煙や大気汚染があります。
感染といってもウイルス感染の場合もありますし、全てが抗菌薬の適応になるわけではありません。
「COPDの急性増悪」の予防法
主な予防策には下のものがあります。
- 禁煙
- ワクチン
- 呼吸リハビリテーション
- 気管支拡張薬
COPDの急性増悪とは、要は「しんどくなった」時。原因は感染が多い。予防法に禁煙、ワクチン、呼吸器リハビリテーション、気管支拡張薬がある。

急性増悪のことはだいたい分かった!
では、最後にCOPDのキホンを簡単におさらいしておきましょう。
COPDを簡単におさらい:定義、病態、症状、身体所見、診断
詳しくは[COPDの症状で最も重要なものは何?【結論:労作時呼吸困難】※医療者むけ]で解説しています。ここでは重要な部分をおさらいします。
定義
COPDを一言で平たく言うと、「タバコが原因で肺の気流が悪くなる病気」です。
もう少し正確に表現したものを、ガイドラインから引用します。
タバコ煙を主とする有害物質を長期に吸入曝露することで生ずる肺疾患であり、呼吸機能検査で気流閉塞を示す。気流閉塞は末梢気道病変と気腫性病変が様々な割合で複合的に関与することにより起こる。臨床的には徐々に進行する労作時の呼吸困難や慢性の咳、痰を特徴とするが、これらの症状に乏しいこともある。
日本呼吸器学会編集 COPD(慢性閉塞性肺疾患)診断と治療のためのガイドライン第5版
病態
COPDでは、慢性気管支炎(気管支の炎症)と気腫性病変(肺胞壁が壊れる)が起こっています。
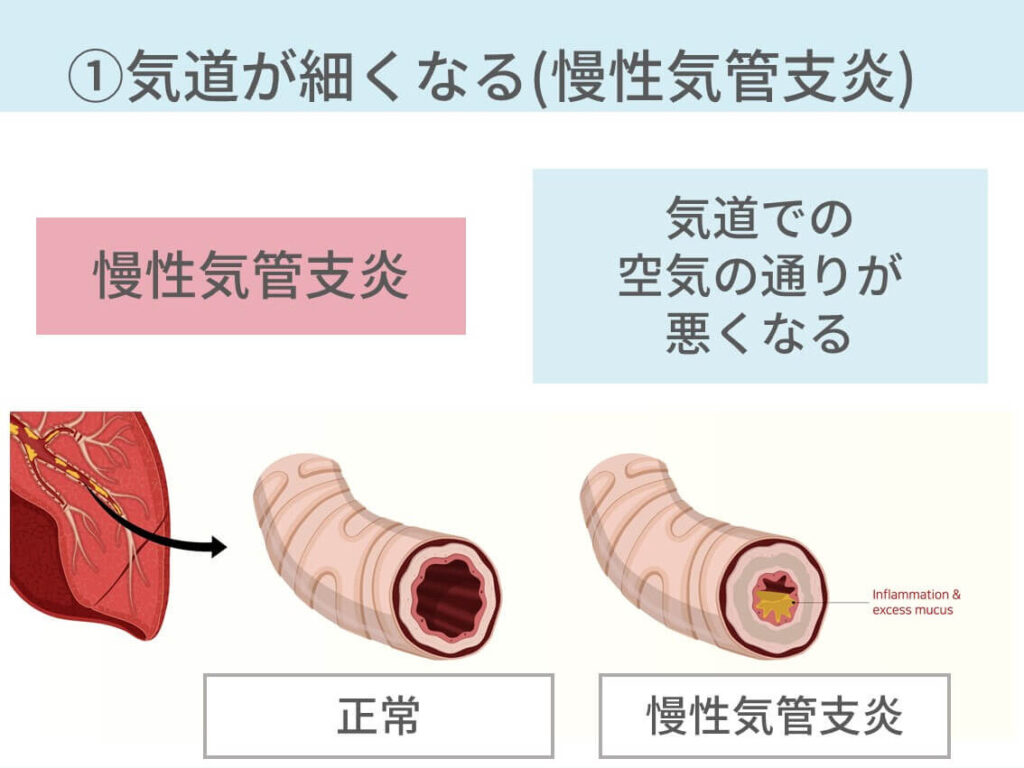

タバコによって、肺胞の壁がたくさん壊れたり、気管支炎が起こるのです。
これらによって空気の通りが悪くなり、息がうまく吐けなくなって、労作時の呼吸困難が起きます。
症状

一番大事なのは労作時呼吸困難。次に、呼気で呼吸困難が強いこと。
また、COPDの患者さんは呼吸をするのにかなりエネルギーを使ったり、全身に慢性的な炎症を引き起こします。
おおもとは肺の疾患ですが、全身に疾患を引き起こします。
例えば、栄養障害、高血圧、慢性心不全、骨粗しょう症、不安・抑うつ、糖尿病、消化性潰瘍、睡眠時無呼吸症候群などが代表的です。
身体所見
呼吸補助筋の発達、口すぼめ呼吸、樽状胸、Short Trachea(気管短縮)、下腿浮腫、経静脈怒張などです
診断
診断はスパイロメトリーで行います。具体的な基準は以下の通り。
- 気管支拡張薬後の1秒率(FEV1%)< 0.7
まとめ
では、内容を振り返ります。
- 治療薬はA:Antibiotics/抗菌薬、B:Bronchodilator/気管支拡張薬、C:Corticosteroid/ステロイド。一番大事なのは気管支拡張薬。
- COPDではCO2ナルコーシスのリスクが高いので、SPO2 90%程度を目標にする。100%を目指すのは、かえって危険。
- 通常の酸素療法でも改善が見られない場合、NPPVを考慮する。
- COPDの急性増悪とは、要は「しんどくなった」時。原因は感染が多い。予防法に禁煙、ワクチン、呼吸器リハビリテーション、気管支拡張薬がある。
このあたりが分かれば、COPDの急性増悪の対応はバッチリです。参考になった方は、明日からの仕事に活かしてみて下さい!

何となく分かった気もするけど、覚えられない。多分明日には忘れてる。
というわけで、クイズを用意してみました。

もっと気軽に見たい
もっと気軽に見られるよう、Instagramでも投稿しています。
- Instagramでの投稿はこちらからご覧ください。

もっと得意になりたい
さらに詳しく知りたい人は書籍での勉強がオススメです。
COPDの医療者向けの本はこちらがオススメ
COPDの教科書: 呼吸器専門医が教える診療の鉄則 / 倉原優、林清二
まずは、手持ちの呼吸器内科の本があれば、そこのCOPDのページを読むのがいいです。そこからさらに詳しく見たい人には、この本が間違いなくオススメ。
エビデンスを大切にしながらも、吸入薬の使い方など実践的な内容も十分に触れられています。また、しゃべり口調の説明がかなり分かりやすくてオススメです。

勉強会での準備が大変
勉強会の準備って、とにかく大変ですよね。準備自体が自分のためになるのは分かるけど、たいてい10時間以上かかったりするし。
- 元ネタのパワーポイントをnoteでダウンロードできます。[こちら]からご覧ください。




