
この間レントゲンで肺炎かなと思ったけど、どうやって断定したらいいかわからなかった。
今回はそういった疑問にお答えします。
今回の内容はこちら
- 肺炎を診断する方法
- 症状
- 身体所見
- 検査
- 鑑別疾患
- 入院か外来か
執筆者:ひつじ
- 2009年 研修医
- 2011年 呼吸器内科。急性期病院を何か所か回る。
- 2017年 呼吸器内科専門医
自分が研修医のとき、肺炎の診断基準って何なんだろうと不思議に思っていました。調べても全然出てこないし。
この記事では、診断基準のみでなく、症状や検査や鑑別疾患などを網羅的に解説しています。
この記事を読むと、肺炎の診断がより正確にできるようにになります。
研修医の先生をはじめとして、看護師や薬剤師の方も見ていい内容なので、ぜひ参考にしてみだください!
- 肺炎を診断する方法【結論:明確な診断基準はありません】
- どんな症状で疑うか
- どんな所見があるか
- 検査結果:採血、レントゲン、CT
- 他の病気じゃないか:鑑別疾患は?
- どの菌が悪さをしているか:原因菌の推定
- 入院で治療を行うか、外来で治療を行うか
- まとめ
肺炎を診断する方法【結論:明確な診断基準はありません】
まずは結論です。
明確な診断基準はありません。
といっても、困りますよね。
実際は、症状や所見や検査結果などから総合的に判断します。
具体的には、これらの情報から判断します。
- 症状:発熱、咳嗽、喀痰など
- 所見:発熱、呼吸回数↑、ラ音
- 検査結果:血液検査でWBC↑、CRP↑、胸部レントゲンやCTで浸潤影
- 喀痰:グラム染色
図で示すとこうです。
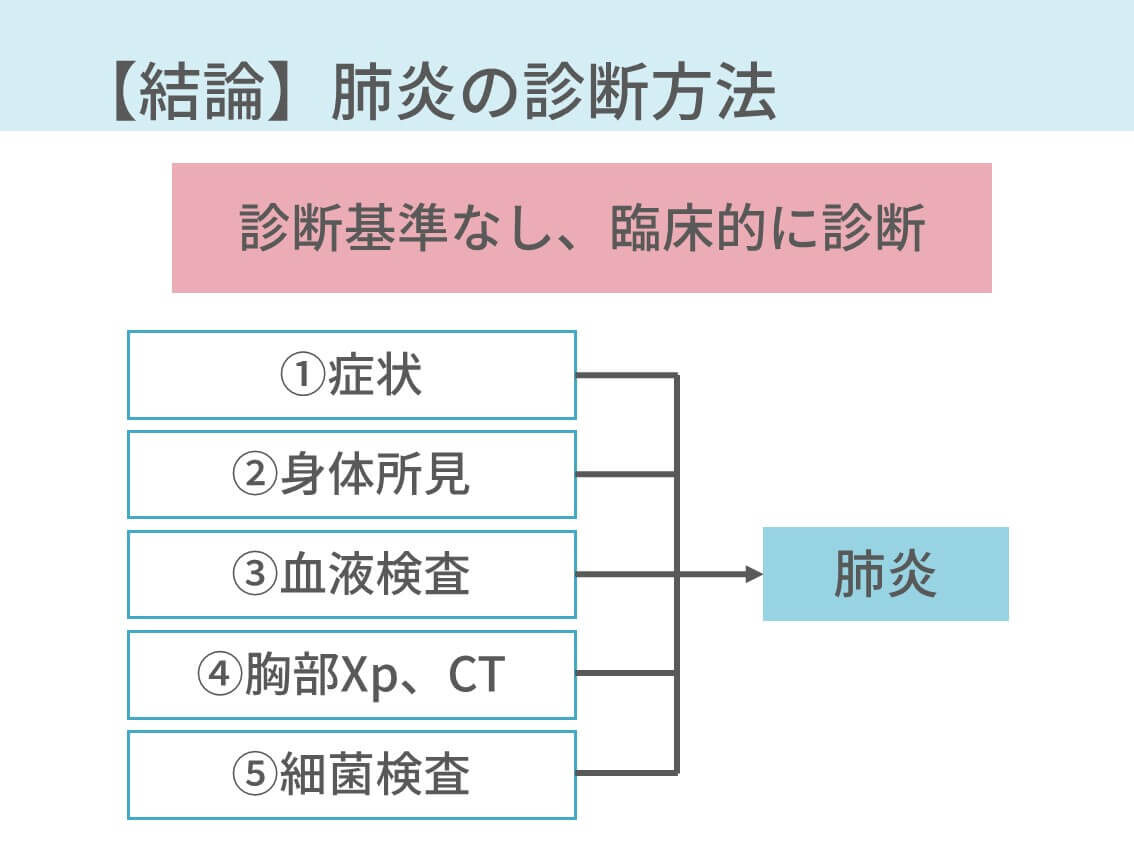
肺炎に明確な診断基準はない。症状や所見や検査結果などから総合的に判断。

そんなことは分かっている。もう少し詳しく教えてほしい。
では、それぞれの項目を見ていきます。
どんな症状で疑うか

代表的な症状は、発熱、咳嗽、喀痰などです。
後で出てきますが、定型肺炎は喀痰が多い湿性咳嗽で、非定型肺炎では喀痰が少ない乾性咳嗽という特徴があります。
どんな所見があるか
身体所見として特徴なものを下に挙げました。
- バイタルサイン:発熱、呼吸回数↑、SpO2↓
- 聴診:水泡音(Coarse Crackles)
詳しく見ると打診や音声振盪などありますけど、ひとまず難しいのでそこはいいです。
水泡音に関しては[水泡音と捻髪音はどんな音?原因疾患は?【呼吸音は4種類で十分】]で解説していますので、ぜひ参考にしてみだください。
検査結果:採血、レントゲン、CT
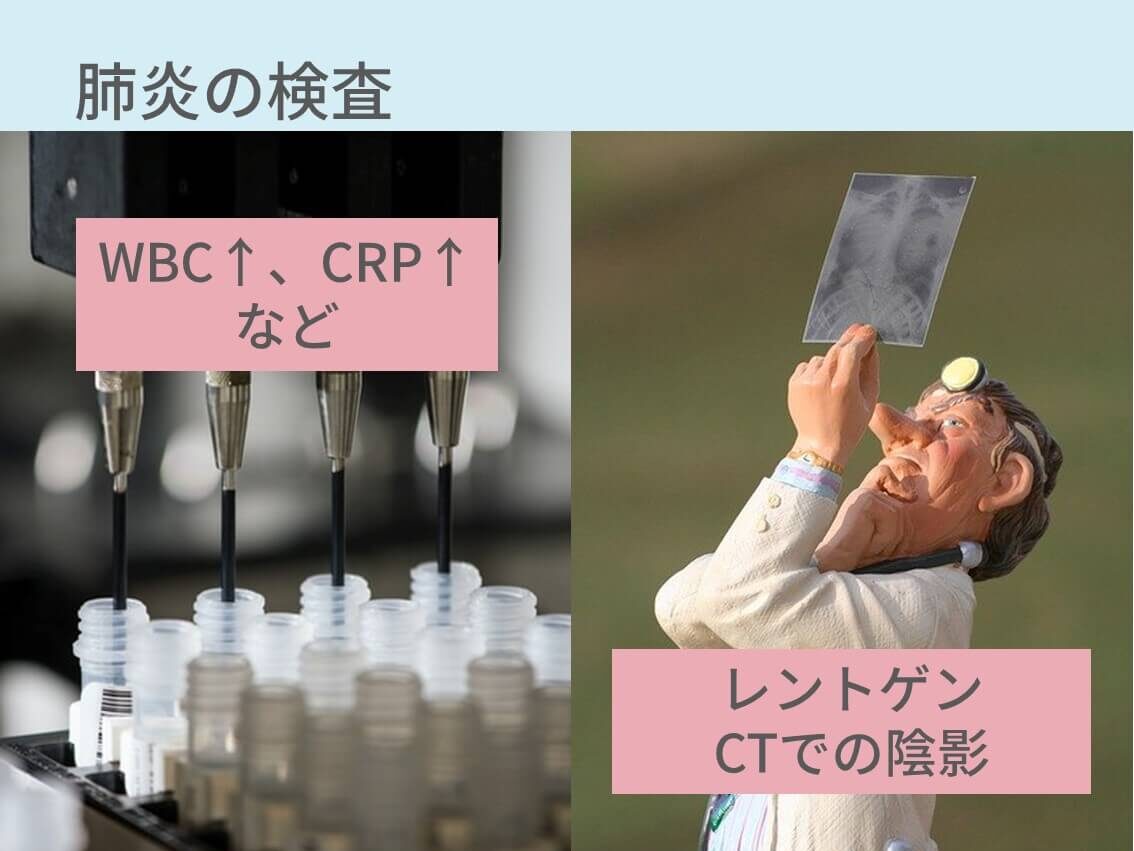
検査結果はこちらが主なものです。
- 血液検査:WBC↑、CRP↑
- 胸部レントゲンや胸部CT:浸潤影
後で出てきますが、非定型肺炎ではWBCやCRPが上昇しづらかったり、CTでも浸潤影よりすりガラス陰影が主だったりします。
胸部レントゲン
主な所見はこれらです。
- 白くべったり(浸潤影)
- 影の形や部位は、その肺炎次第で変わってくる
- Air Bronchogram(気管が透けて見える)
実際の画像もご覧いただきます。
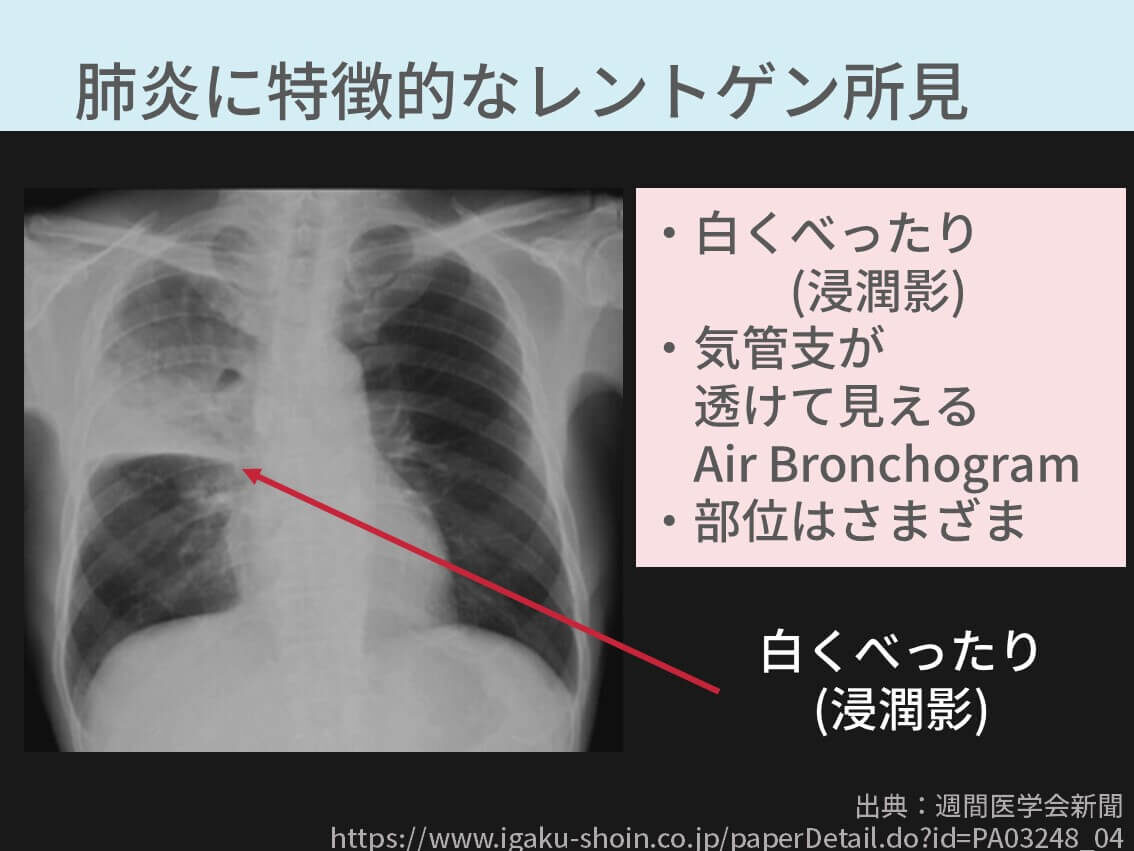
レントゲンは他の疾患との違いも含めて、[【保存版】胸部レントゲンの所見まとめ(無気肺、胸水、肺炎、心不全、間質性肺炎、気胸、COPD)]でも解説しています。ぜひ参考にしてみてください。

他の病気か迷うことはない?
他の病気じゃないか:鑑別疾患は?
ややこしい鑑別疾患がいくらかあります。
心不全
心不全の場合は、肺炎との違いとして以下のようなが特徴があります。
- 症状:起坐呼吸
- 所見:浮腫、頸静脈怒張
- 血液検査:BNP↑
- 胸部レントゲンやCT:白くべったり(浸潤影)、中心付近に多いButterfly shadow、胸水、心拡大
という特徴があります。表にまとめると、下のようになります。
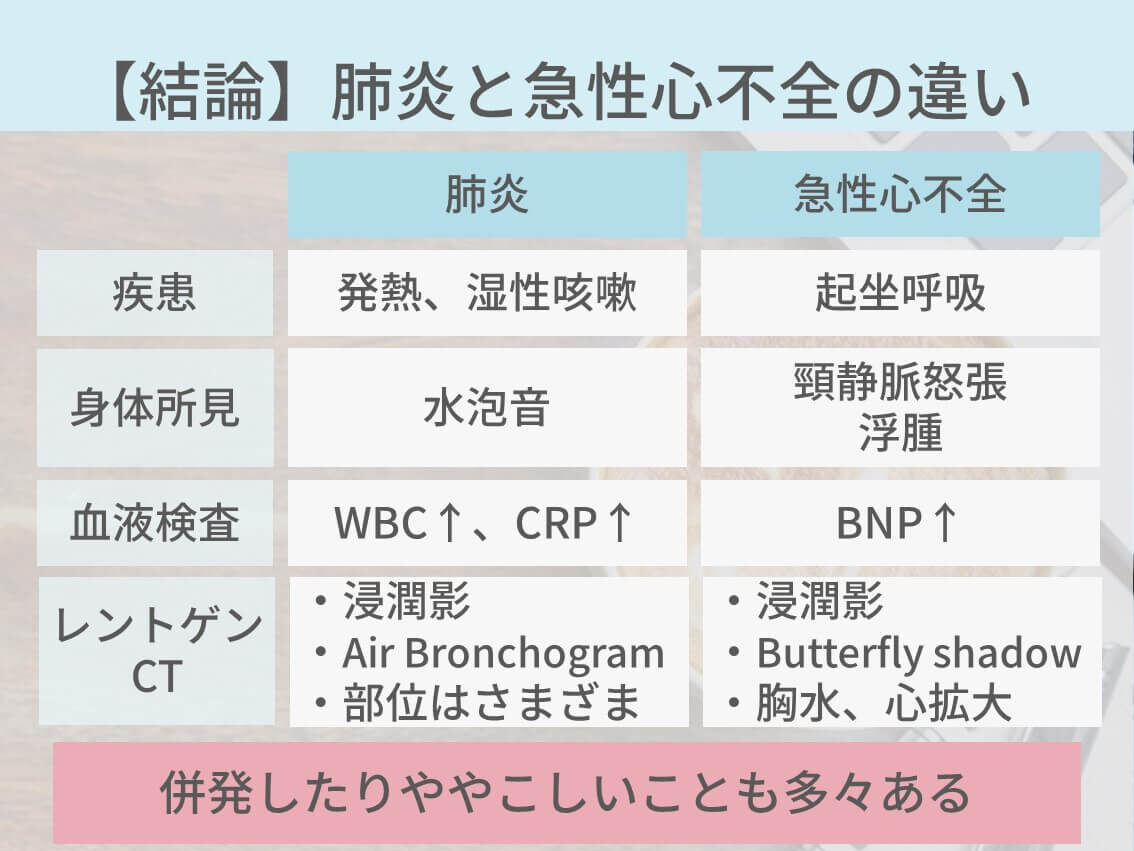
とは言うものの、心不全にもいろんなタイプがあったりするし、また肺炎と併発していたりするし、判断が難しい場面は多々あります。
間質性肺炎
間質性肺炎の場合は、肺炎との違いとして以下のような特徴があります。
- 症状:喀痰がすくない感性咳嗽
- 血液検査:KL-6↑
- 胸部CT:すりガラス陰影、蜂巣肺など
概して、細菌性肺炎でいうなら後述する非定型に似てきます。
ただ、間質性肺炎にもいろんなタイプがあったり、肺炎と併発していることもあるし、判断に迷うことが多々あります。
最終的に気管支鏡を行うこともあります。

原因になってる菌を見つけることはできるの?
はい、できます。次に解説していきます。
どの菌が悪さをしているか:原因菌の推定
良質な喀痰を採取する努力は最大限行う!
感染症の治療の原則ですが、原則は菌の種類を同定する努力をすることです。
肺炎の場合、まずは喀痰です。つばではない、喀痰を取るのが大事。
検査するに値する良質な痰なのかを判断する基準が2つあります。1つは痰を肉眼で見た時の基準で、もう1つは痰を顕微鏡で見たときの基準です。
Miller&Jones分類:痰を肉眼で見た時の基準
以下のような分類です。
| M1 | 唾液、完全な粘性痰 |
| M2 | 粘性痰の中に膿性痰が少量 |
| P1 | 膿性痰で膿性部分が1/3以下 |
| P2 | 膿性痰で膿性部分が1/3~2/3 |
| P3 | 膿性痰で膿性部分が2/3以上 |
肉眼的に良質な痰で、P1以上は欲しいところです。痰を含めて図で見るとこうなります。

Geckler分類:痰を顕微鏡で見た時の基準
以下のような分類です。
| 上皮細胞 (1視野あたりの細胞数) | 好中球 (1視野あたりの細胞数) | |
| 1 | >25 | <10 |
| 2 | >25 | 10~25 |
| 3 | >25 | >25 |
| 4 | 10~25 | >25 |
| 5 | <10 | >25 |
| 6 | <25 | <25 |
Geckler分類では4か5が欲しいところです。顕微鏡での図がこちらです。

同じ痰がどうしても出ない時は
以下の方法で工夫します。
- 背中のタッピング
- 3%高張食塩水によるネブライザーを吸入(10%食塩水1ml + 生理食塩水2ml)
- 肺炎球菌/レジオネラの尿中抗原も併用
痰が出ない時は、このような方法があります。
これらも行って、初めて痰を取る努力をしたと言っていいでしょう。

痰がとれたけど、実際どんな菌が多いの?
肺炎に多い原因菌は?
市中肺炎で多い菌が以下の通りです。
- 定型肺炎
- 肺炎球菌
- インフルエンザ桿菌
- モラクセラ
- 非定型肺炎
- マイコプラズマ
- レジオネラ
一方、院内肺炎での特徴は、薬剤耐性菌が増えるということ。具体的には以下の通りです。
- 緑膿菌(Pseudomonas aeruginosa)
- MRSA(メチシリン耐性黄色ブドウ球菌(S. aureus)
- グラム陰性腸内細菌(Enterobacter属、大腸菌(Escherichia coli)、Serratia marcescens、Proteus属、Acinetobacter属)など
非定型肺炎の菌は、グラム染色では見えません。

ところで、グラム染色ってどう見えるの?
グラム染色ではどう見える?
ここでは簡単に説明します。
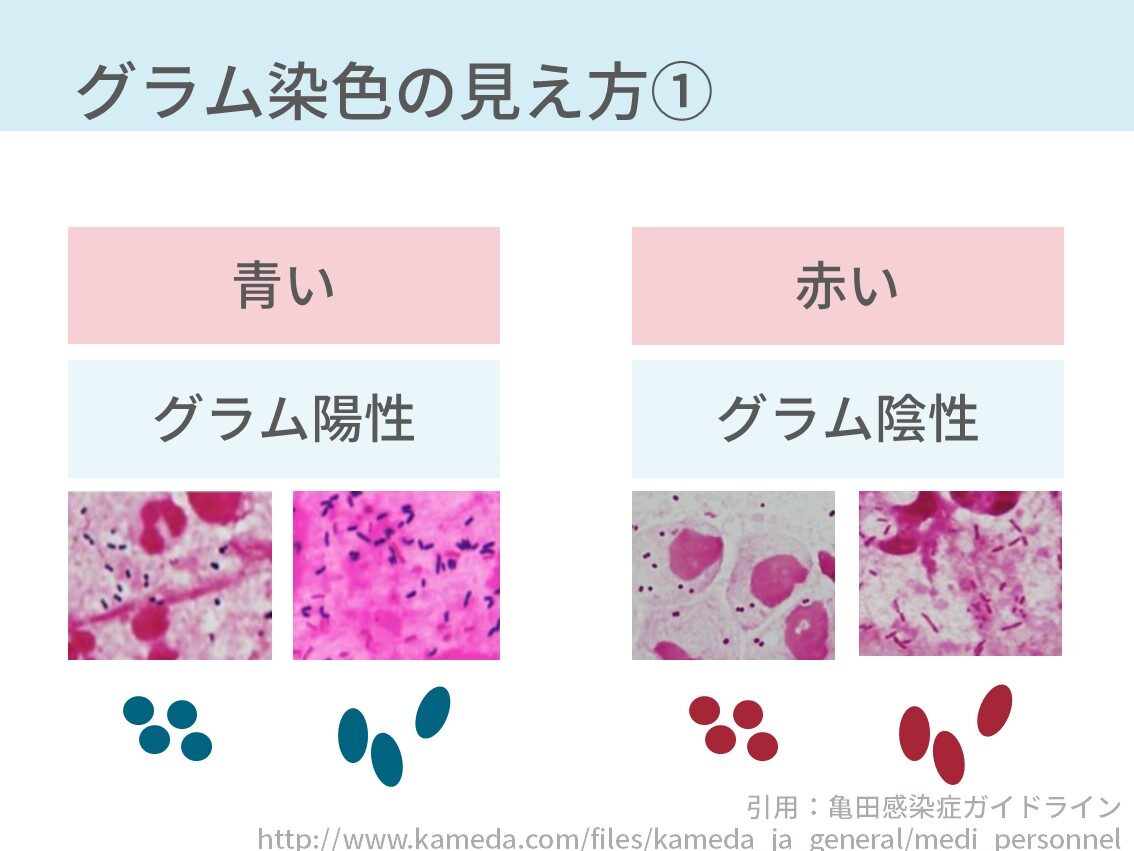
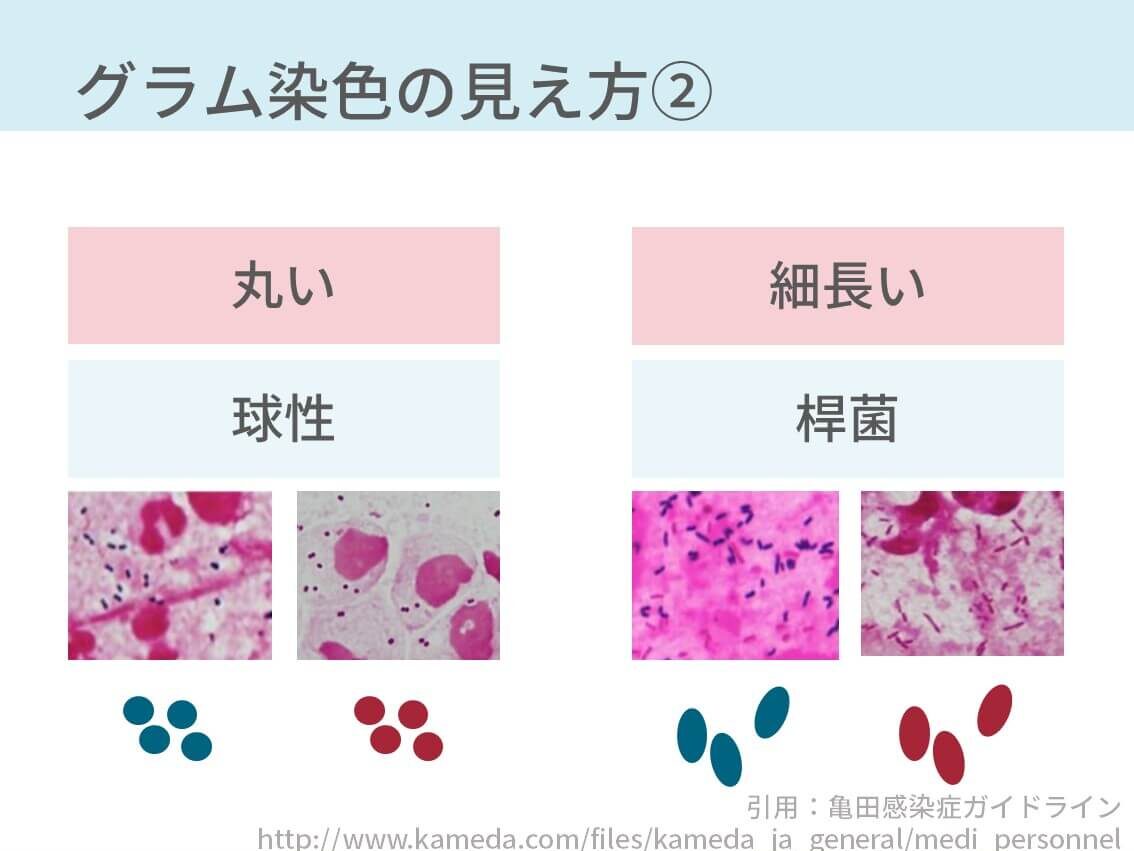
簡単に言うと、赤く見えるか青く見えるか、もしくは丸くみえるか細長く見えるかです。
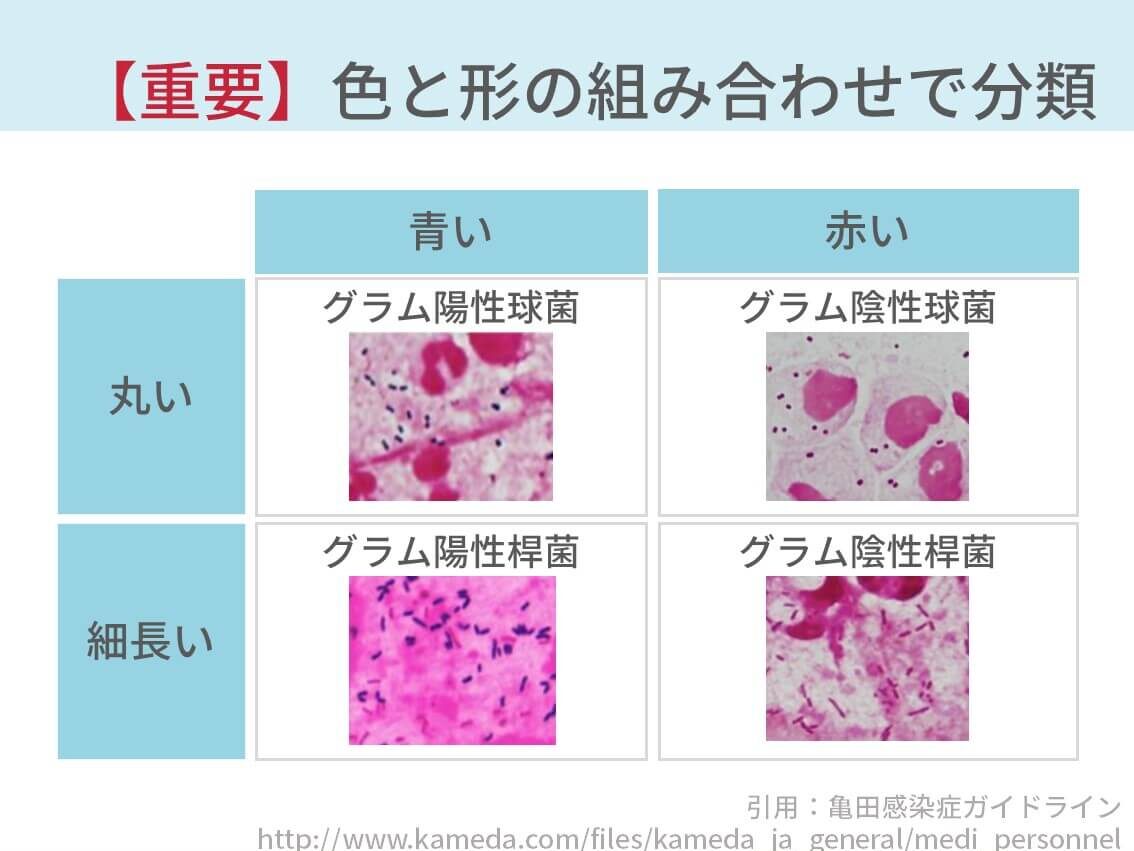
- 赤く見える:グラム陰性菌
- 青く見える:グラム陽性菌
- 細長く見える:桿菌
- 丸く見える:球菌
そして、代表的な菌はこうなります。
| 青い | 赤い | |
| 丸い | グラム陽性球菌 →肺炎球菌 | グラム陰性球菌 →モラクセラ |
| 細長い | グラム陰性球菌 | グラム陰性桿菌 →インフルエンザ桿菌 |

自分が若手のころ、バイキンマンに見えたら肺炎球菌、ドキンちゃんにみえたらモラキセラと教えてもらいました。
グラム染色以外ではどんな調べ方がある?
代表的なものは、尿中抗原と抗体検査です。
尿中抗原
レジオネラと肺炎球菌の尿中抗原が測れます。キットになっていて、15分くらいで診断できます。
特異度がほぼ100%なので、陽性となったらその菌と考えてよいでしょう。
抗体検査
主にはマイコプラズマです。
詳細は省きますが、PA法とCF法と2つあります。
それぞれ、1時点のみの測定を行うシングル血清と、2~4週間あけて2回測定するペア血清の2種類あります。
- PA 法:シングル血清 320 倍 or ペア血清で 4 倍以上の抗体価上昇
- CF 法:シングル血清 64 倍 or ペア血清で 4 倍以上の抗体価上昇
LAMP法
いわゆるPCR、つまり遺伝子の核酸を検出する方法です。
検査自体は、痰もしくは咽頭ぬぐい液をとって提出するだけ。比較的短時間で出ます。
特異度がほぼ100%なので、陽性となったらその菌と考えてよいでしょう。
原則は菌の種類を同定する努力をすること。肺炎の場合、まずは喀痰。つばではない、喀痰を取るのが大事。

菌も分かった。治療に移りたいけど、入院させた方がいい?
では、そこを解説します。
入院で治療を行うか、外来で治療を行うか
一言でいえば、「重症か中等症なら入院で、軽症なら外来」となります。
では、どうやって重症かどうか判断するのでしょう。
日本で有名なものがA-DROPと、CURB65という基準です。どちらでも大差ないので大丈夫です。ここでは両方紹介します。
A-DROP
| A | Age 年齢 | 男性70歳以上 女性75歳以上 |
| D | Dehydration 脱水 | BUN≧21mg/dL 脱水 |
| R | Respiration 呼吸 | SpO2 ≦ 90% PaO2 ≦ 60Torr |
| O | Orientation 意識 | 意識障害 |
| P | Pressure 血圧 | 血圧 ≦ 90mmHg |
当てはまる項目数に応じてこのように判断します。
- 軽症:0項目 → 外来
- 中等症:1、2項目 → 外来または入院
- 重症:3項目 → 入院
- 超重症:4、5項目 → ICU考慮
CURB-65
| C | Confusion | 意識障害 |
| U | Urea | BUN 20mg/dL 以上 |
| R | Respiratory Rate | 呼吸数 30回/分 以上 |
| B | Blood Pressure | 血圧 90/60mmHg 以下 |
| 65 | 65歳以上 |
死亡率:(0~1点)2%、(2~3点)15%、(4~5点)50%
2点以上なら入院が望ましいと言われています。
重症度の判定:日本で有名なものがA-DROPと、CURB65。
まとめ
では、内容を振り返ります。
- 肺炎に明確な診断基準はない。症状や所見や検査結果などから総合的に判断。
- 症状:発熱、咳嗽、喀痰など
- 所見:発熱、呼吸回数↑、ラ音
- 検査結果:血液検査でWBC↑、CRP↑、胸部レントゲンやCTで浸潤影
- 胸部レントゲン:白くべったり(浸潤影)、影の形や部位はその肺炎次第で変わってくる、Air Bronchogram(気管が透けて見える)
- 重症度の判定:日本で有名なものがA-DROPと、CURB65。

何となく分かった気もするけど、覚えられない。多分明日には忘れてる。
コキュトレではクイズも用意しています。

もっと気軽に見たい!
気軽に見たい人に向けて、Instagramでも同じ内容を発信しています。
- Instagramでの投稿はこちらから。

もっと得意になりたい!
もっと得意になりたい人は、書籍がオススメです。また、それにぴったりの職場で働くのももっと大事です。
- オススメの書籍は胸部レントゲンを学ぶのにオススメの本、6選【2021年版】にまとめています。
- より呼吸器が学べる職場を見つけたい人は、[看護師転職サイトのランキング【結論:大手3サイト+自分の事情に合わせて】]にまとめてみたので、ぜひ参考にしてみてください。

勉強会の準備が大変
勉強会の準備って、とにかく大変ですよね。準備自体が自分のためになるのは分かるけど、たいてい10時間以上かかったりするし。
- 元ネタのパワーポイントをnoteでダウンロードできます。[こちら]からご覧ください。


