
ARDSの診断基準が知りたい

そもそもARDSって何?

もし診断されたら、どんな治療があるの?
こんな疑問にお答えします
この記事の内容
- ARDSの診断基準
- ARDSの病態や概論
- ARDSの治療
この記事ではARDSの診断基準を紹介します。
執筆者:ひつじ
- 2009年 研修医
- 2011年 呼吸器内科。急性期病院を何か所か回る。
- 2017年 呼吸器内科専門医
ただ、ARDSって重症でやばい病気ってのは分かるけど、病態が難しいですよね。
例えば、肺炎なら細菌感染をしているって分かるし、気胸なら肺が破けているって分かりやすいです。でもARDSってそれに比べると、イマイチ何が起きているか分かりにくくないですか?
なので、自信のない人にむけて、診断基準に合わせて病態も説明します。
そして、上手く患者さんに対応できるようになりたいですよね。なので、記事の後半では治療も解説します。
普段、ARDSに関わるって方はぜひ参考にしてみてください!
ARDSの診断基準
ベルリンの定義
現在、ARDSは2012年に提唱された、ベルリン定義というものが使われています。
そして、定義は以下のものです。
・明らかな誘因や呼吸器症状の出現から1週間以内に発症すること
・低酸素血症が認められること
・画像撮影によって両側の肺に異常な影を認めること
・心不全や輸液負荷が原因とは考えられない呼吸不全を呈する
シンプルに言えば、「心不全以外の原因で急激に起こった、左右に影がある呼吸不全」ってことですね。
今はイメージがつかないと思いますけど、このあたりは記事中盤の[病態]でも解説します。
重症度分類
ベルリン定義では、定義のみでじゃなくて重症度も分類しています
・軽症:200mmHg<PaO2/FiO2≦300mmHg ・中等症:100mmHg<PaO2/FiO2≦200mmHg ・重症:PaO2/FiO2≦100mmHg 全て、PEEPが5以上かかってい状態です。
PaO2/FiO2ってあるけど、つまりはP/F比ですね。たとえば、FiO2(吸入酸素濃度)が40%での時に血液ガスを測ったら100mmHgだった場合は、100÷0.4で250になります。
ARDSと紛らわしいもの(ARDS mimics)
定義にもあったけど、ARDSでは左右の肺に広い陰影があります。これが、他の病気じゃないってことも、一応気にします。
ARDSと紛らわしい病気をARDS mimicsって言ったりします。mimicって言葉は覚えなくてもいいけど、どんな病気があるかは思い浮かべられるようになりたいです。
- うっ血性心不全
- 間質性肺炎
- 膠原病
- 肺胞出血
- 薬剤性肺障害
- 悪性腫瘍
- 結核

定義は分かったけど、そもそもどんな病気か曖昧です。
ARDSの定義って実は、ARDSの病態が分かると「そのままやん」って思えるくらいストレートなものだったりします。
そうはいってもどんな病態か分からない?じゃあ、次から解説していきます!
ARDSは2012年に提唱された、ベルリン定義というものが使われている。シンプルに言えば、「肺水腫以外の原因で急激に起こった、左右に影がある呼吸不全」っていうこと。
ARDSの病態:そもそもどんな病気?
一文でいえば、こうなります
・全身炎症がおこって、
・活性化された好中球などで肺胞や毛細血管が傷められて
・血管から肺に水が漏れ出した状態
こんな感じです。ここ、ARDSを理解する上でめっちゃ大事です!多分、一番大事ってくらい大事です!
ARDSがあいまいって人はここを抑えてください!
心不全で肺水腫が出るってのは知ってるって人でしょう。で、心不全じゃなくて全身炎症でできた肺水腫がARDSって思ってください!
なので、レントゲンはCTでは左右の肺にたくさん影ができます。
胸部CTでの一例がこちらです。

かなり両肺にひろく影がありますよね。
これを頭において、もう一度定義を見て下さい。
- 明らかな誘因や呼吸器症状の出現から1週間以内に発症すること
- 低酸素血症が認められること
- 画像撮影によって両側の肺に異常な影を認めること
- 心不全や輸液負荷が原因とは考えられない呼吸不全を呈する
(出典:ARDS診療ガイドライン2021)
いかがですか、だいぶ分かりやすくなりませんか?
原因
原因はいろんなものがあります。
- 敗血症
- 肺炎、誤嚥
- 膵炎
- 妊娠の合併症(羊水塞栓症、 妊娠高血圧腎症など)
- 冠動脈バイパス術
- 熱傷、外傷、溺水
- 有毒ガスや大量の煙
出典:ARDS診療ガイドライン2021から一部改定
普段見るのは、表の上の方にある「頻度の多いもの」です。なので、ARDSはこのあたりの病気でなるってイメージが強いです。
病期
さっき、ARDSは「心不全じゃなくて、炎症で起こった肺水腫」って言いました。
で、これはARDSのかなり初期の話です。
この全身炎症が、1週間、2週間、3週間と起こり続けるとどうなるでしょう?
分かりやすく言えば、「肺の正常細胞が壊れて、繊維に置き換わって」しまいます。
ちなみに、教科書とかでARDSの病期を見たことがあるって人は、こんなのを見たかもしれません。
- 滲出期
- 増殖期
- 繊維化期
なんちゃら期とか言われてもイメージしにくいですよね。なので、要は「何週間か経つと肺の正常細胞が壊れて、繊維に置き換わって」いくって思ってください。
正常細胞が壊れていくので、当然呼吸ができなくなってしまいます。
だからこれをいかに防ぐかが治療で大事になってくるのです。このあたりは記事後半の治療の部分でまたお話しします。
ARDSの本態は、「全身炎症がおこって、活性化された好中球などで肺胞や毛細血管が傷められて、血管から肺に水が漏れ出した状態」
ARDSの症状

どんな症状が出るの?
ARDSはつまりは肺水腫による呼吸不全なので、こんな症状が出ます。
- 呼吸困難
- 喘鳴
- チアノーゼ
- 咳嗽
診察で水泡音が聞こえたりもします。
全身炎症によって起こるので、肺以外のいろんな臓器にも影響を及ぼしえます。
- 肝臓→肝不全
- 腎臓→腎不全
- 凝固系→DIC
- 消化管→消化管出血
ARDSの治療

ARDSって怖い病気!どんな治療があるの?
根本的には、原疾患の治療
ARDSの治療ですが、根本的には原疾患の治療です。
ARDSの原因の部分でも紹介しました。これらの原因で炎症が起きて、肺水腫になっているわけです。つまり、この原因を治さないと、ずっと炎症が続いて、肺水腫が治らないんです。
たとえば敗血症なら、その原因を治す抗菌薬治療をしなければなりません。
で、原疾患はそれとして、肺自体にはどんな治療ができるのですしょうか?
実は、肺自体に直接できる治療ってあまりないんです。
なので、「原疾患が治るまでの間、できるだけ合併症が起きたり肺が傷まないようにする」っていうのが大事なんです。
ちょっとだけ例外もあるんですが、ARDSの治療は、大部分はこんなニュアンスって思ってください!
ガイドラインで推奨されているもの
「ARDSガイドライン2021」で推奨されている治療をまとめます。
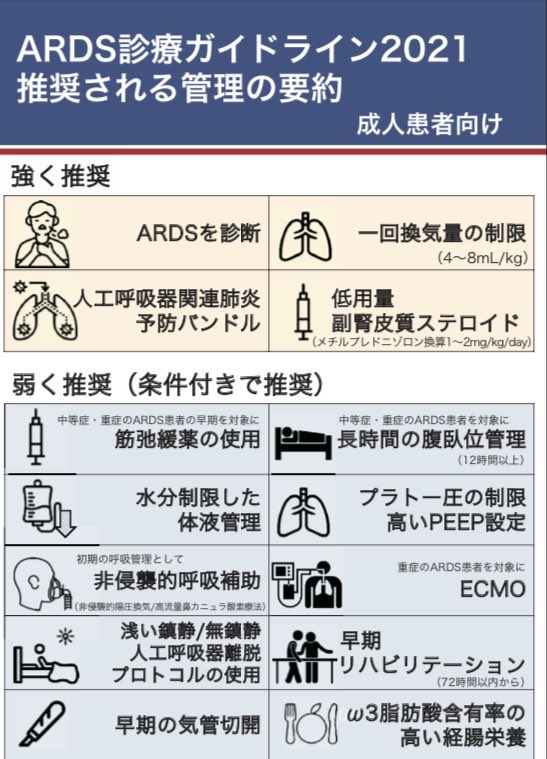
では、それぞれの内容を解説していきます!
呼吸管理
ここ、ARDSの治療ではかなり重要なポジションです。たぶん、「原疾患の治療」の次くらいに大事って言っていいでしょう。
原疾患が治るまでの間、できるだけ合併症が起きたり肺が傷まないようにするって、さっき言いました。
ARDSでは、呼吸不全に対して、人工呼吸器やNPPVでの管理が行われます。そして、人工呼吸器での管理をしている間、できるだけ肺に優しい設定を心がけます。
ここで、風船を膨らませるところを想像してみてください。特に力づよく息を吹き込むのはどこでしょうか?
たとえば、最初しぼんだ状態から膨らませるときはかなり力がいります。あと、風船が割れるくらい膨らんだ時も、膜に力がかかってそうな気がします。
これが、ARDSの肺に対しても言えます。つまり、萎ませたり膨らませすぎちゃダメなんです。
これを肺に当てはめて言うと、
- 一回換気量を低めにする(6~8ml/kg)
- 最大圧を高くしすぎない (目標値:< 30 cmH2O)
- 高めのPEEPをかける
これが特に大事です。
逆に、モードはどれでも予後の差はなかったりします。ぶっちゃけ、どれでも大きくは間違いないです。それよりは、設定にこだわるべきなんです。
人工呼吸器の設定は、別記事でも解説しています。リンクを貼っているのでよければご覧ください。
人工呼吸器関連肺炎予防バンドル
VAPは、人工呼吸器を装着してから48時間以降に発生する肺炎です。だいたい1日で1%起こります。予防する方法は、本当にたくさんあります。
全て見ていくのは大変なので、重要な予防策をひとまとめにするVAPバンドルが使われます。
バンドルとは「束」のこと。大事なものをまとめておいて、抜けがないようにしようということです。
例えば、[集中治療医学会のVAPバンドル]が以下となります。
- 手指衛生
- 人工呼吸器回路を頻回に交換しない
- 適切な鎮静・鎮痛。過鎮静を避ける。
- 人工呼吸器からの離脱ができるか毎日評価する
- 仰臥位はなるべく避ける
他にも人工呼吸器関連の合併症は別記事[人工呼吸器の合併症と、予防する方法【VAP、ストレス潰瘍、喉頭浮腫】]で解説しています。よければご覧ください。
腹臥位療法
平たく言うと、うつ伏せです。

うつ伏せが効くの?
って思いますよね。海外のランダム化比較試験のメタ解析で、重症のARDSの生命予後が改善することが報告されたりしてます。
なんで腹臥位がいいのでしょうか?これは肺の換気血流比の問題です。ARDSではよく背側に陰影ができます。肺胞にガスが少ないのです。普通に仰臥位にしてると、重力にしたがって背中に血液が多くなります。
- 仰臥位の場合:腹部の血流が少ない、腹部のガスが多い
- 腹臥位の場合:腹部の血流が多い、腹部のガスが多い
てなかんじで、腹臥位では血流が多いところにガスが多いのです。酸素と二酸化炭素のやり取りが効率よく進みます。これが、「換気血流比が均一」になるっていうことです。
ただ、やるのは結構大変です。
まず、1日12時間くらいします。これだけでもだいぶしんどそうですよね。
あと重症の患者さんの管理にスタッフがかなり慣れてないとやっぱり安全に行いにくいです。経腸栄養との時間の兼ね合いもあります。
治療コストはかからないのですが、慣れたスタッフがいないと行いにくいっていうのが欠点です。
薬物療法
ステロイド
1~2 mg/kg/dayを早期に7日以上継続することが、ガイドラインでは「強い推奨」となっています。長期死亡の改善、ICU入室期間の短縮などが言われています。
ただし、パルスなどの高容量は「使用しないことを推奨」されています。
筋弛緩薬
- 中等症以上の患者
- 発症早期に48時間以内ロクロニウムやベクロリウム
人工呼吸器関連の肺障害で予後改善が示唆されています。ただ、離床が遅れること、QOLの低下などの懸念もあります。
他の薬剤
他に効果の言われている薬はありません。ガイドラインの記載をまとめるとこんな感じです。
- トロンボモジュリン:推奨できない
- 一酸化窒素の吸入:使用しないことを推奨する
- シベレスタット(好中球エラスターゼ):使用しないことを条件つきで推奨する
詳しくしりたい人は、「ARDS診療ガイドライン2021」をご覧ください
その他の治療法
ガイドラインで「条件付きで弱く推奨」とされているものにはこれらがあります
- 水分制限した体液管理
- 人工呼吸器離脱プロコトル
- 早期の気管切開
- 早期のリハビリ
- ECMO:重症例
- ω3脂肪酸の含有率が高い経腸栄養:現在発売されてません
ARDSの治療は、根本的には原疾患の治療。原疾患が治るまでの間、できるだけ合併症が起きたり肺が傷まないようにするのが大事。ガイドラインで強く推奨されているものは、一回換気量を少な目にすること、人工呼吸器関連肺炎予防バンドル、低用量のステロイド。
ARDSの生命予後

ARDSはヤバそうなイメージだけど、生命予後はどれくらい?
28日死亡率ですが、こんな感じです。
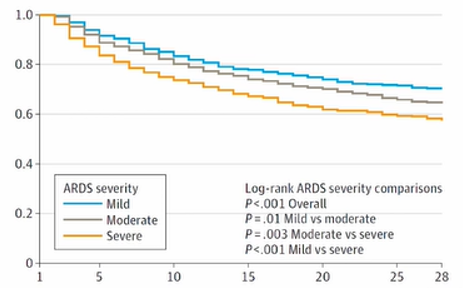
- 軽症:29.6%
- 中等症:35.2%
- 重症:40.9%
かなり良くないですよね。。
まとめ
では、内容をまとめます。
- ARDSは2012年に提唱された、ベルリン定義というものが使われている。シンプルに言えば、「肺水腫以外の原因で急激に起こった、左右に影がある呼吸不全」っていうこと。
- ARDSの本態は、「全身炎症がおこって、活性化された好中球などで肺胞や毛細血管が傷められて、血管から肺に水が漏れ出した状態」
- ARDSの治療は、根本的には原疾患の治療。原疾患が治るまでの間、できるだけ合併症が起きたり肺が傷まないようにするのが大事。ガイドラインで強く推奨されているものは、一回換気量を少な目にすること、人工呼吸器関連肺炎予防バンドル、低用量のステロイド。
以上、参考になれば幸いです。普段、ARDSの患者さんと関わることがある方は、明日から参考にしてみてください!

何となく分かった気もするけど、覚えられない。多分明日には忘れてる。
というわけで、クイズを用意してみました。

もっと気軽に見たい
もっと気軽に見られるよう、Instagramでも投稿しています。
この記事は[ARDS診療ガイドライン2021]を参考にして書きました



