
病棟でARDSの患者さんを担当したけど、どこに注目していいか分からなかった。もっと上手く動けるようになりたい。
こういった疑問を解説します。
執筆者:ひつじ
- 2009年 研修医
- 2011年 呼吸器内科。急性期病院を何か所か回る。
- 2017年 呼吸器内科専門医
今回の記事では、ARDS自体を簡単に解説した後、看護計画も紹介します。
この記事を読むと、どんな病気か、看護で必要な項目が分かるようになります。
不安な病棟の新人さんは、ぜひ参考にしてみてください!
結論…の前にARDSをおさらい:症状、要因、予防法、治療、生命予後
ARDSってどんな病気?:病態
一文でいえば、こうなります
- 敗血症や外傷などで全身炎症がおこって、
- 活性化された好中球などで肺胞や毛細血管が傷められて、
- 血管から肺に水が漏れ出した状態
(出典: ARDS診療ガイドライン2021)
心不全で肺水腫が出るってのは知ってるって人でしょう。で、心不全じゃなくて全身炎症でできた肺水腫がARDSって思ってください。こう考えると分かりやすくなりませんか?
どうすればARDSって診断できる?:診断基準
現在、ARDSは2012年に提唱された、ベルリン定義というものが使われています。
そして、定義は以下のものです。
- 明らかな誘因や呼吸器症状の出現から1週間以内に発症すること
- 低酸素血症が認められること
- 画像撮影によって両側の肺に異常な影を認めること
- 心不全や輸液負荷が原因とは考えられない呼吸不全を呈する
(出典: ARDS診療ガイドライン2021)
シンプルに言えば、「肺水腫以外の原因で急激に起こった、左右に影がある呼吸不全」ってことですね。
どんな症状がある?
ARDSはつまりは肺水腫による呼吸不全なので、こんな症状が出ます。
- 呼吸困難
- 喘鳴
- チアノーゼ
- 咳嗽
どんな治療方法がある?
根本的には原疾患の治療です。
ARDSでは他の原因で炎症が起きて、肺水腫になっているわけです。つまり、この原因を治さないと、ずっと炎症が続いて、肺水腫が治らないんです。
たとえば敗血症なら、その原因を治す抗菌薬治療をしなければなりません。
で、実は肺自体に直接できる治療ってあまりないんです。
なので、「原疾患が治るまでの間、できるだけ合併症が起きたり肺が傷まないようにする」っていうのが大事なんです。
この辺りで、ガイドラインで推奨されているものを紹介します
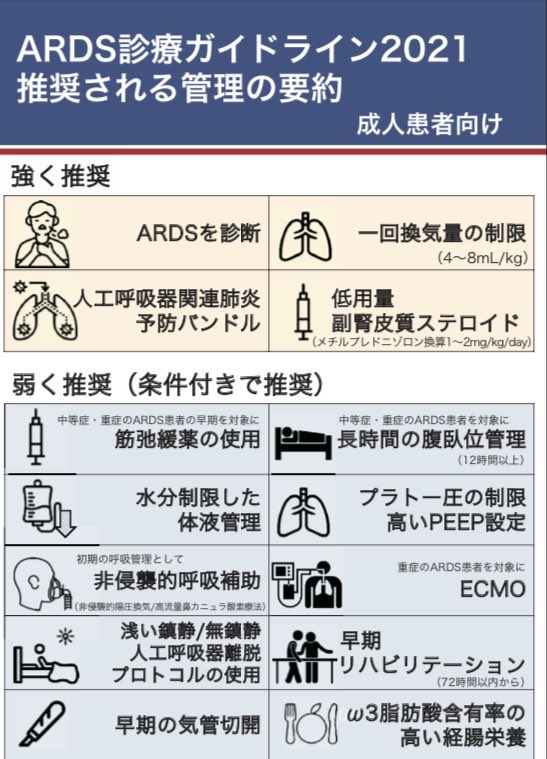
特に、肺が傷まないよう、一回換気量は多くしすぎない、人工呼吸器関連肺炎をしっかり予防するなどは大事になってきます。
この辺りは深堀りすると長くなるので、興味ある人は詳しく解説した別記事をご覧ください。
生命予後は?
28日死亡率ですが、こんな感じです。
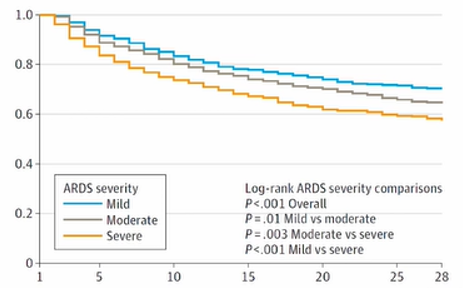
- 軽症:29.6%
- 中等症:35.2%
- 重症:40.9%
ARDSで必要な看護計画:観察項目(OP)、ケア項目(CP)
ARDSでの看護目標は、「肺水腫でのガス交換障害の予防」「合併症の予防」などです。これらのためにどんなことができるでしょうか?
観察項目(OP)
以下のものがあります。
- バイタルサイン(血圧、脈拍、体温、SPO2)
- 呼吸状態(肺の雑菌、喘鳴、呼吸数、喀痰の量と性状)
- チアノーゼの有無
- 人工呼吸器の設定
- バッキング、ファイティングの有無
- 血液検査
- 胸部レントゲン、CT
ケア項目(CP)
ケア項目では以下のものがあります。
- 適切な人工呼吸器管理
- 薬剤の投与
- 体位ドレナージ
- 喀痰の吸引を行う
- 人工呼吸器関連肺炎バンドルの実施:ギャジアップ、鎮静が切れるかなど
- 腹臥位の施行
人工呼吸器関連肺炎バンドルとは、予防するための対策をいくつかまとめたものです。
バンドルとは「束」のこと。大事なものをまとめておいて、抜けがないようにしようということです。
例えば、集中治療医学会のVAPバンドルが以下となります。
- 手指衛生
- 人工呼吸器回路を頻回に交換しない
- 適切な鎮静・鎮痛。過鎮静を避ける。
- 人工呼吸器からの離脱ができるか毎日評価する
- 仰臥位はなるべく避ける
ARDSがある程度回復してきたら、今後の生活につなげられるよう、ADLの拡張なんかがメインになってきます。
まとめ
いかででしたでしょうか。
このあたりが分かれば、ARDSの看護で必要な観察項目はバッチリです。参考になった方は、明日からの仕事に活かしてみて下さい!

何となく分かった気もするけど、覚えられない。多分明日には忘れてる。
というわけで、クイズを用意してみました。

もっと気軽に見たい
もっと気軽に見られるよう、Instagramでも投稿しています。
この記事は[ARDS診療ガイドライン2021]を参考にして書きました



